EE DENTAL_Blog
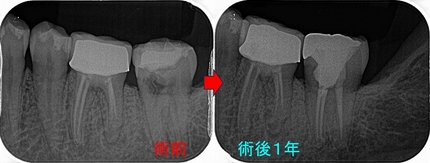
3つの神経管が1つの出口に合体
- 2026年5月 1日 09:00
- 歯内療法日記
患者さんは40代女性
福井県の患者さんが紹介していただいた福井県の患者さん
ホント、遠方の患者さんが多くてわざわざ新幹線のこだましか止まらない豊橋駅まですみません・・・
(正確に言うとひかりが2時間に1本ありますが1時間に1本は欲しい)
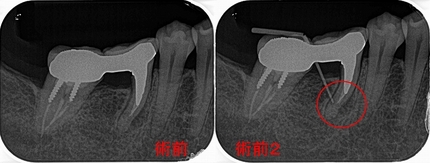
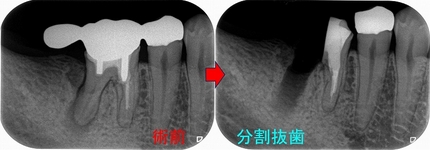
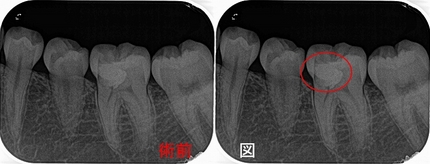
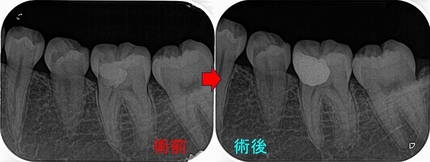
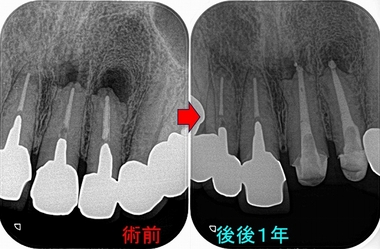
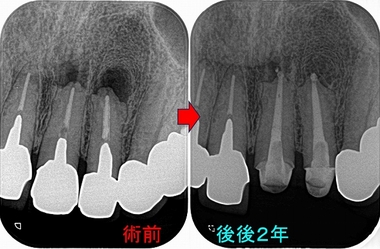
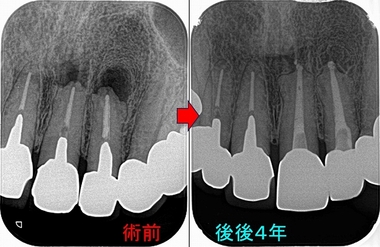
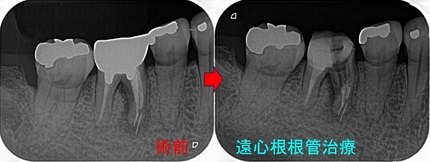
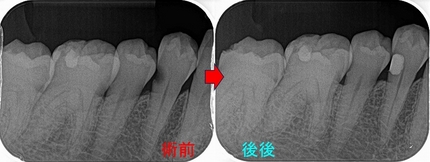
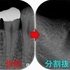
レントゲン
歯がない場所にフィステルがあり、アナログな方法で原因歯を特定
右下7は根管治療+クラウン
半分残っている右下6は歯根破折の為抜歯 ⇒ インプラント
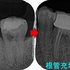
3本の神経管が根の先で繋がっており、遠心根はストレートで根尖が見えた為
MTAで根管充填、MB、ML根はガッタパーチャーを使用
この後右下6を抜歯させてもらいましたが、メタルコアが止っている部分で破折していました。
やはり残存歯質の少ない歯は弱いですね・・・
(なのでなるべく健康な歯質は残した方が無難なのです)
この後、仮歯で生活してもらい本歯に替えて行きます。
遠方からお疲れさまでした(^^;)
- Comments (Close): 0
- TrackBack (Close): 0
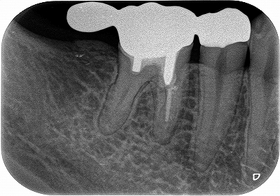
何とか保存出来た外部吸収
- 2026年4月28日 09:00
- 歯内療法日記
以前ブログにさせてもらった。
歯科医院3軒でCTまで撮ったが痛みの原因が分からない - EE DENTAL_Blog
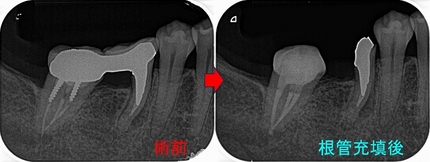
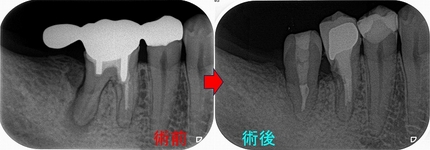
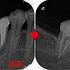
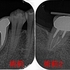
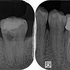
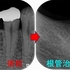
術前
根管充填後
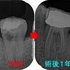
術後1年
痛みや腫れも出ておらず使えているようです。
ホント外部吸収の治療は困難を極めるのと、持つまでの治療となってしまいますが何とか保存出来てよかったです!
- Comments (Close): 0
- TrackBack (Close): 0
GWのお休み
- 2026年4月25日 09:00
- EEデンタル NEWS
すみません、今日はスタッフがお休みの為電話対応が出来ない可能性があります。
申し訳ありませんが、留守電にメッセージを残しておいてください。
来週からのGWですが、
4月30日(木曜日)
5月3・4・5・6(日曜日~水曜日)
をお休みさせて頂きます。
また5月20日は学校検診の為午前中をお休みさせて頂きます。
よろしくお願いします。
- Comments: 0
- TrackBack (Close): 0
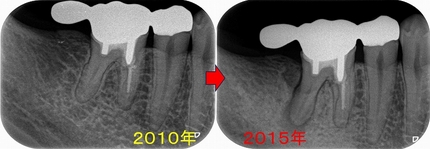
歯牙移植とヘミセクションから10年
- 2026年4月24日 09:00
- 歯内療法日記
先日昔治療させてもらった患者さんが詰め物が取れたということで来院されました。
この部位は
以前、延長ブリッジが入っていた歯
ふと、最近延長ブリッジ見なくなったなと思います。
(昔からあまりやらない方が良い治療だとは思っていましたが)
特に問題無かった歯なので、このままにしておいたのですが、
5年後
遠心根に透過像が出てきており、歯茎からは膿が出てきていました。
日本の根管治療の約6割には問題があるというはあながち間違いではないと思います。
とりあえず根管治療をして治すことにしましたが、
近心根にはパフォーレーション 手付かずの遠心根には破折線が見られ、
患者さんにどうします!?遠心根はまず残せない、近心根は残すことが出来るがパフォーレーションの位置的に長く持たない可能性がある。
不思議なんですが、遠心根は根管治療していないにも関わらず折れてきている。
イメージ的に根管治療を行い中を削って歯を弱体化させている近心根が折れるならまだ分かるのですが・・・
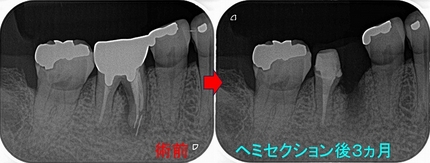
患者さんと話し合い、近心根はヘミセクションをして残す 遠心根は抜歯
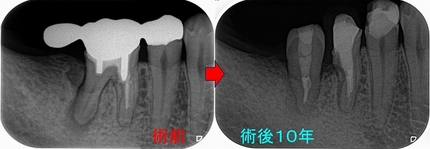
右下7の所には親知らずの移植と計画をしました。
この後遠心根抜歯
口腔外科で移植をしてもらい、移植歯の根管治療を行い
ある程度咬めるように治させてもらいました。
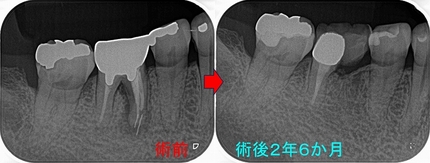
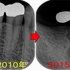
今年になり患者さんが詰め物が外れたとのことで来院
10年経過して、そこまで悪い感じはありません。
患者さんにも「先生にそんなに持たないかもしれないよと言われていましたが10年持っています。意外と持つものですね!」と言われましたが、
ホント最初の延長ブリッジの方がかなり良い条件でしたが、折れてしまった。
パフォレーション+分割抜歯、移植した歯という条件の悪いケースで10年経過している。。。
たぶん、私がそんなに持たないかも!?と言った事でかばって咬むようにしているのが
今の状況を作っていると思いますが、ホント術者がどんなに頑張っても咬む力(歯ぎしり含め)で歯は必ず悪くなってきてしまいます。
こういうケースを見ると、患者さんの協力なしで歯を長く持たせることは難しいと感じます。
今回のケースは詰め物のやり替えだけ行えば、またしばらく使うことは可能でしょうd(^。^)
- Comments (Close): 0
- TrackBack (Close): 0
来月からレントゲン撮影時の防護衣着用廃止のお知らせ
- 2026年4月22日 09:00
- EEデンタル NEWS
今までEEデンタルではレントゲン撮影時に防護衣を着て頂いておりましたが、
現在の流れ的に歯科診療時のレントゲン撮影には防護衣は必要ないということになっており
EEデンタルでもレントゲン撮影時の防護衣を止めます。
ただ、心理的に怖いという方は防護衣を着用して頂きますので、通院中の患者さんはお会計時に
防護衣の希望をお聞きいたしますので、必要な方はお申しつけください。
- Comments (Close): 0
- TrackBack (Close): 0
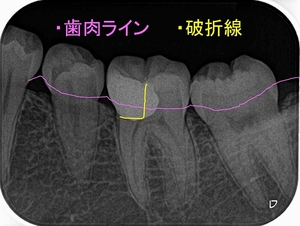
詰め物外してみたら歯冠破折だった。。。
- 2026年4月21日 09:00
- マニアックレジン
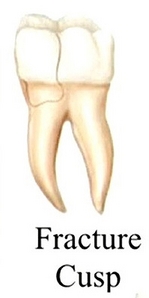
歯が折れる場合はざっくり言って、
歯茎に埋まっている「根っこ」が折れる「歯根破折」と口の中で見える白い歯の部分が折れる「歯冠破折」があります。
「歯根破折」は抜歯になる場合が多いですが、やっている先生にかかれば接着修復という手もあります。
「歯冠破折」は頭の部分で割れだいたい骨の部分で止まるパターンが多いです。
が、ここで折れても明確な治し方は存在しません。
またこの折れ方の場合神経の一部まで達していることが多く、治療のスタートが遅れると神経を取る治療からとなります。
今回のケース 以前お母さんの治療をさせてもらった20代のお子さん
近医の先生に左下6に虫歯があると言われた。
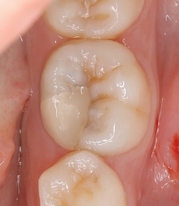
レントゲン
口腔内写真
低目にレジンが詰めてあります。
患者さんには咬頭が無くなっており、中で虫歯もひろがっていそうだから
メタルアンレーで治しましょうと説明
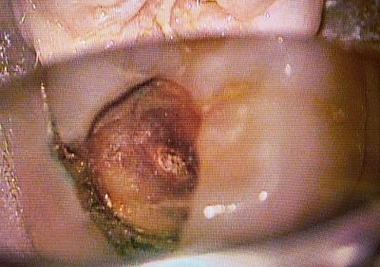
治療を開始すると、「え!?」というぐらい詰め物が深い
歯茎の中のレジンも途中までしか詰めれておらず隙間から歯の中に歯茎が入り込んで来ている・・・
途中からこれ初発は虫歯ではなく歯冠破折で、長い期間で隙間から2次カリエスが出来たケースだと分かってきました。
歯の中の歯茎は電メスを使い除去
虫歯を削り終わると
露髄した部分には第3象牙質が見られます。
エナメル質をなるべく残す為にEENOスフィアなどを使いくり抜くように虫歯を削っています。
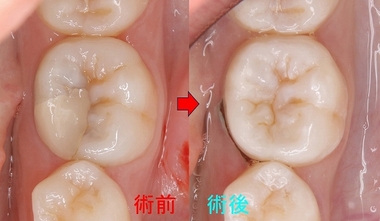
ただ、こうなるとメタル修復するよりレジンで治した方が良いと判断し
患者さんとお母さんに理由を説明してレジン充填を行いました。
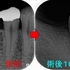
術前⇒術後
レントゲン
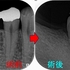
最後に咬合をチェックすると臼歯部に側方運動時のガイドがあり、
たぶん、昔もこのガイドが極端に強くて割れたんだろうなと推測。
*最初の図と同じ割れ方になってました。
遠心にも似たようなガイドがあったので、最後に側方運動の咬合調整を行い終了となりました。
若い患者さんでも、夜間の歯ぎしりが大きい人はこのように歯冠破折を起こすことがあります。
先にも書いたように治し方が確立していないので、かかった歯科医院毎で治療法はことなりますが、
個人的には神経は残せれば大きく削らず処置したい所ではあります。
- Comments (Close): 0
- TrackBack (Close): 0
お休みを頂きます
- 2026年4月18日 06:42
- EEデンタル NEWS
4月18日土曜日
顕微鏡歯科学会参加の為お休みを頂きます。
留守電やメールなどは21日に返信させて頂きます。
よろしくお願いします。
- Comments (Close): 0
- TrackBack (Close): 0
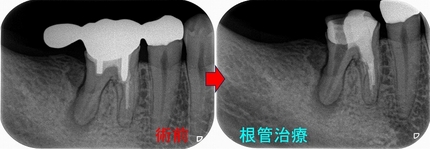
根尖孔外感染で外科的歯内療法が必要と思われた1ケース
- 2026年4月17日 09:00
- 歯内療法日記
患者さんは50代女性
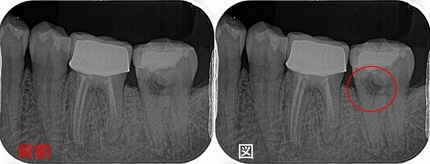
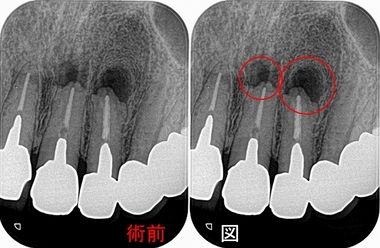
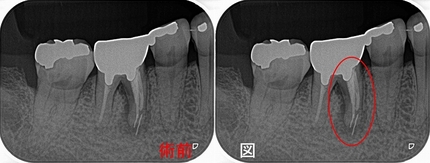
レントゲン
根尖病変が見られ、根尖には吸収とセメント質の添加のような所見があり、
長い間根尖病変があったように思えます。
このように根尖の形が変わっていると、根尖孔外感染を疑うことをします。
本来根尖病変は歯の中の細菌感染で起こっていることが殆どですが、稀に歯の外にも細菌がコロニーを作り歯の外も外科的に掃除しないと治らないことがあります。
ただ、個人的にはそのような所見があってもまずは根管治療からスタートすることが殆どで
根管治療で治らない場合に外科処置に踏み切ります。
この辺りは歯内療法専門医でもマチマチで、外科介入で早期に決着を付ける先生もいます。
このぐらいの長さのメタルコアに関しては、難なく外せるのでコア除去のリスクは高くはありません。
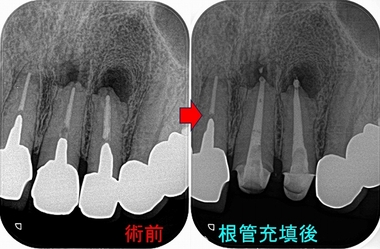
長目に時間をもらい2本を1回法で治療
根尖は吸収があり根尖が大きく開いていたのでMTAセメントを使用
ここから仮歯で経過観察
術後1年
レントゲンでは骨は出来てきてくれています。
この状態であれば外科的歯内療法せずにもう少し待ってみましょうと提案
術後2年
腫れなどもなく、骨も出来てきているので仮歯から本歯に入れ替えることに
術後
ここまで骨が出来ればもう大丈夫でしょう!
根尖の形は病変のなかった右側に比べると左右差はありますが、
問題はありません。
個人的に根管治療の質にはある程度自信がありますが、正直手ごたえがあっても
治らないケースもありますし、今回のように外科的歯内療法とセットになるかも!?と術前時に思うケースでも外科処置なしに治ってしまうこともあります。
ホント目に見えない細菌を相手にしているので、術者の手ごたえというのは術者の満足感でしかないところが根管治療の悲しい所です。
先日の審美治療のように術後すぐに患者さんに感謝される
分野でないので、根管治療は歯科治療の中でも難易度が高い分野なのですが患者さんからは評価されにくい治療なんです。。。
中には歯の保存を喜んでくれる患者さんもおられるのでそれはそれでモチベーションの維持にもなります(^。^)
なるべくなら外科処置なしに治したいとは思います!
- Comments (Close): 0
- TrackBack (Close): 0
破折歯の残し方
- 2026年4月14日 09:00
- 歯内療法日記
50代以降に増えてくる歯根破折
歯根破折は歯ぎしりが見られる方の奥歯によく見られます。
患者さんで見える前歯のクラックを心配している人がありますが、
前歯のエナメル質のクラックは50歳越えれば殆どの方にみられますし、
前歯は抜歯になるような垂直性破折は滅多に起こりません。
また破折は神経ある歯に比べて神経を取った歯に多く見られます。
つまり人生後半の起こってしまう破折を起こさないようにするには神経を取らないがポイントになります。
ただ50歳以上の方は過去の歯科治療で神経を取ってある歯が多くあります。
*昔は簡単に神経を取る治療が行われていたので仕方がない面があります。
患者さんは50代女性
歯茎の下に虫歯があるということで治療を行いクラウンを入れた。
普通にしていれば痛くはないが歯茎が腫れてきた。また咬んだ際に痛みがある。
先生には次に腫れたら抜歯と言われている。
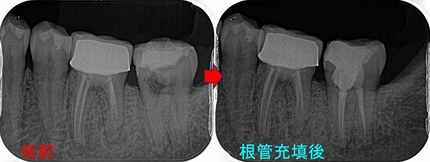
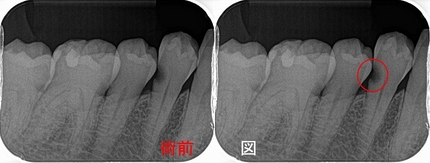
レントゲン
近心根が折れているような所見があり、根尖にはファイル(金属ヤスリ)破折が2本見られます。
患者さんには、折れており保存治療は難しいこと
保存を行おうとすれば、「接着修復」←私はやっていない(正確に言うと才能なく辞めた)
私が出来るのはヘミセクション(分割抜歯)ぐらい・・・
患者さんにOKをもらい
まずは根管治療を行い
折れた歯の分割抜歯
一般的にはブリッジにするケースですが、個人的には1本で支え使える所まで使ってもらいます。
仮歯で経過を見て、問題無さそうなので
硬質レジンでクラウンを作ります。
レジンでクラウン作る理由は柔らかいから、ここにジルコニアなどの固い物をでクラウンを作ると
根の方に負担がかかり、すぐにダメになった経験があるので、わざとクラウンは弱目の材料を使い
クラウンをすり減らし、根の方への負担を軽減させます。
ホント歯根破折は人生の後半の方になってくると避けては通れない問題になってきますね・・・
- Comments (Close): 0
- TrackBack (Close): 0
年配の方に多い歯茎付近の虫歯
- 2026年4月10日 09:00
- マニアックレジン
虫歯は年齢により出来やすい場所がことなります。
小中学生などの永久歯の生えたて頃は咬む面や側面などの溝に多く虫歯ができます。
この虫歯は小さな穴から中に大きく広がることもありますので、拡大視野下の診断は有効です。
次に、20歳を超えると咬む面の虫歯は減ってきて、変わって歯と歯の間に虫歯がよく見られるようになります。
この歯と歯の間の虫歯は2種類あり、フロスなど通さずに歯と歯の間に汚れが長期間停滞し虫歯になるパターンと、中高年以上の方にたまにある咬む力で歯と歯の間に亀裂が入ってその亀裂から細菌感染し虫歯になったパターン
このクラックカリエスは拡大視野で治療をしている先生は知っていますが、現状あまり知られていません。
歯が生えたての若い頃はこのような亀裂はまだ入っていないので、クラックカリエスは少ないです。
次に、60歳を超えてくると、
多くの方は60歳過ぎると歯茎が下がってきて黄色の部分の歯根が見えてきます。
歯茎が下がった場所は、いままで歯肉で守られていた組織が細菌だらけの世界に出てくるので、この部分は虫歯になりやすくなります。
また女性の場合、年々唾液が減る傾向もあり唾液の量が減ってくると虫歯にもなりやすくなります。
今回のケース 70代男性 歯科医師の先生のお父さん
歯茎が下がり物が詰まりやすくなった為か、歯茎付近に大きな虫歯が出来てしまいました。
レントゲンでは神経付近まで虫歯が進行しており、
術前時に患者さんにもしかしたら神経を取る治療が必要になるかもしれないが、
今回は神経を残す方向で治療を行い、術後痛みが出てしまったら神経を取ると説明
このケースは患者さんに真横を向いてもらい、顕微鏡のモーラー機能をフル活用し
直視で虫歯治療を行いました。
治療時間1時間(レジン+覆髄) 治療費99,000円(消費税込み)
患者さんも術後動画見ながら、顕微鏡を使えないとホント出来ない治療ですね!と驚かれていました。
一般的な方法だと、神経抜いてクラウンにすると思うんですが歯科医院さえ選べばこんな事出来ます。
因みにこの虫歯の切削には回転切削器具は届かないので、音波チップ
【EENOスフィア】 - 超音波スケーラー用チップの錦部製作所オンライン販売WEBショップ、購入や注文はこちらから
使っています。
いつも使う切削道具は1本200~500円のダイヤモンドバーですが、ケースによっては20000円の道具で虫歯を切削します。
- Comments (Close): 0
- TrackBack (Close): 0
- 購読
- Powerd By