Home> 歯内療法日記アーカイブ
歯内療法日記の最近のブログ記事
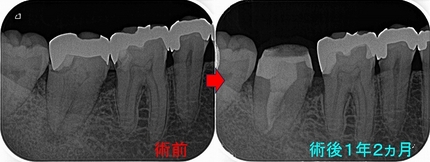
歯肉弁根尖側移動術しないで縁下からレジンで立ち上げて大乗なのか!?
- 2025年7月12日 09:00
- 歯内療法日記 | EEデンタル こだわり
私が勤務医時代、マージン(被せ物の縁)は健康な歯質に設定することが推奨されており
その為、歯肉弁根尖側移動術(APF)などをやっていましたが、
今の自分からすると、歯茎切って、支持骨減らして、歯型ライン凸凹にして歯冠乳頭なくしてまで行う「歯肉弁根尖側移動術」って、必要!?と思います。
痛い思いをしてわざわざこんな外科する必要ないんじゃないかな!?
ただ、複数本にわたるブリッジでフェルールが1本も確保できないような場合はやった方がいいかもしれませんが、個人的にロングスパンはやらないのでそういうスチュエーションにはならない。
このブログ初めて読む人もいると思いますが、
基本的に私は歯の寿命を最大限の延ばすのはどうすればいいかを考え診療をやっています。
今の答えは、なるべく医療介入(積極的な治療)をしないが答えです。
昨日も患者さんに
「先生に昔(2008年)治療してもらった前歯のブリッジやり替えた方がいい!?」
『何で!?』
「だって、古いから」
『古い理由に治療していたらそのうち歯無くなるよ』
「問題が出たら治療した方がいいけど、問題無く使えているなら積極的なやり替えは勧めない」
みたいなやり取りがありましたが、【古い=やり替え】はしない方がいいです。
今の歯科医学的にこうという治療の半分近くは懐疑的に見ているひねくれ者です。
成人矯正もここまで多くの人がやる必要はないと思っています:成人歯科矯正のリスクとデメリットよく考えてからやってね。 - EE DENTAL_Blog
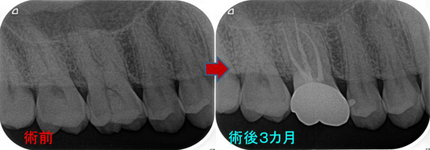
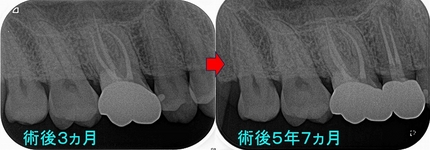
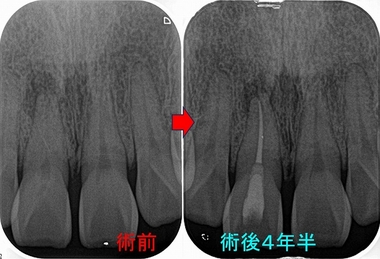
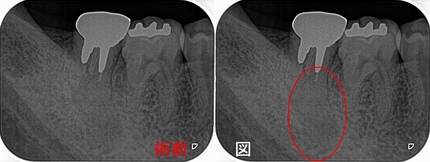
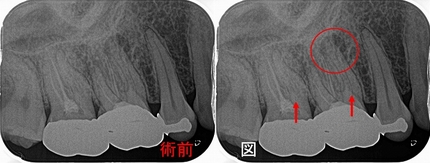
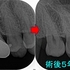
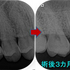
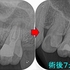
今回のケースは歯冠・歯根破折で縁下からレジンで立ち上げたケースの予後報告
コンポジストが『隔壁(レジン)』にこだわった超オリジナル治療 - EE DENTAL_Blog
破折片抜歯+根管治療+レジンコア+クラウンまで治療を行いました。
縁下(骨頂辺り)からレジンで立ち上げていますが、
他の歯の治療で久しぶりに来院されたのでレントゲンを撮らせてもらいました。
患者さんは歯科医師の先生ですが、今の状況を聞くと何も問題無い。
「調子は良い!」と言っていました。
歯肉を見てもしっかり磨いてもらっているようで特に目立った炎症所見もありません。
歯冠破折などは40代以降に見られやすい現象で歯ぎしりなどが強い人に良く見られます。
抜いてインプラントという提示を受ける患者さんもおられますが、意外と歯ってきちんと治療すれば持ちますよ!
こんなこと20年近くやっていますが、未だに縁下のレジンが問題で炎症(膿んだ)になったケースってゼロなんですよね v( ̄ー ̄)v ニヤリッ
- Comments (Close): 0
- TrackBack (Close): 0
昭和時代の根管治療から今どきの根管治療へ
- 2025年7月11日 09:00
- 歯内療法日記
以前書いたブログ
根管治療は1回、2回で終わって大丈夫なのか!? - EE DENTAL_Blog
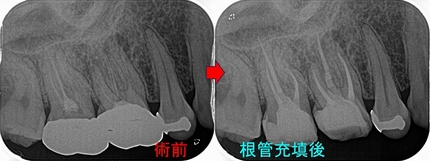
個人的にはあまり長々根管治療しない方がいいと思っています。
理由は仮蓋期間中で細菌感染が起こり治療が失敗する可能性が出てくるから
2回で治療を終わらせましたが、
根尖病変は小さくなってきてくれ骨も出来てきています。
こんな感じで歯の中がきちんと綺麗になれば治療回数をかける必要はありません。
ただ、膿が出てくるような歯に関してはもう少し回数がかかります。
- Comments (Close): 0
- TrackBack (Close): 0
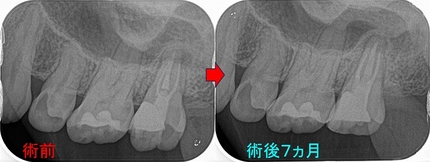
樋状根の予後
- 2025年7月 8日 09:00
- 歯内療法日記
以前ブログにさえてもらったケース
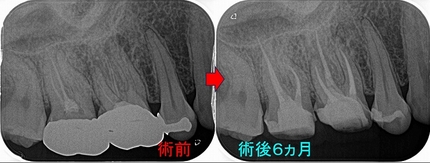
治療は1回法で治療を行いました。
1年予後のレントゲンを撮らせてもらいました。
綺麗に根尖病変は治ってくれており、症状も無くなりました。
こんなに複雑な根管治療ですが、綺麗に治ってくれています。
先日のケースなどはかなりシンプルな根管でしたが・・・
決定的に違うのは根尖(根の先)の吸収の有無
個人的な経験則では根尖の形が綺麗なものは、感染後そんなに時間が経つていないのか治りがいいですね!
しっかり骨も出来たのでこの後クラウンを製作します!d(・ω・)
- Comments (Close): 0
- TrackBack (Close): 0
患者さんとの話し合い
- 2025年7月 5日 09:00
- 歯内療法日記
日本の歯科医療において圧倒的に足りてないもの1位
「会話」
コミュニケーション不足で起こる問題というものも多いと思います。
イメージ的に多くの歯科医院の説明は「保険治療から自費治療へ移行する為の説明」が多いと思います。
私が自費専門で一番良かった点は、この自費治療への説明をしなくていいことです(笑)
昔、私が歯科医師になった頃(2000年)に先輩に
「患者さんには小学生でも分かる様な説明をしないさい」と言われていました。
また「患者さんは説明しても緊張から殆ど話は理解していない」
当時はスマホもなく、ネット環境もあまりよくない時代(ADSLが出てきたぐらい)でした。動画なんて見ようとするとダウンロードに15分ぐらいかかっていましたので、殆どネットで歯科のことを調べるような方はいませんでした。
こうは言われていましたが、保険診療での診療でしたので患者さんと会話しても1分取れればいい方
夕方なんかはカルテが5部ぐらい積み重ねられ、「やばい、急がなきゃ(汗)」というのが日常
3台のチェアーを行ったり来たりと挨拶ぐらいしか話していませんでした。
逆に15時過ぎのアイドルタイムなどは、暇なのでお婆さんと世間話もしていました。
(これも同級生に言われた、「会話を上手にする為には異性と沢山会話すること」という教えです)
今は自費診療専門なのである程度時間にゆとりがあり、簡単な説明する時間も取れるようになりました。
(先日患者さんに「先生もう少し時間あります!?」→【はい】→「歯じゃなくて、GRヤリスの事なんですが(笑)」みたいな流れもありました)
国も保険診療の中でもう少し会話というものに費用を出してくれればいいと思うのですが、
包括化の流れで全て再診料(440円)でやってくださいというのはどうなんでしょう!?
今回のケース
30代男性患者さん
2年前ぐらいからズキズキたまに痛み、最近は歯茎も腫れてきたりする。
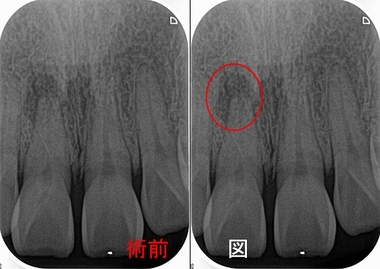
レントゲン
右上1に根尖病変が見られます。
また左上1に比べ根管が非常に細くなっています。
患者さんには神経が死んでしまい、そこに細菌感染が起こり膿んできている
まずは歯の中を綺麗にする為に根管治療を行いましょうと説明
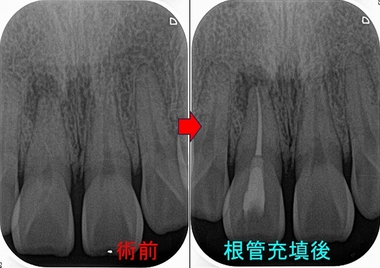
治療は1回法で治療を行いました。
2.5mmぐらい穴を開けそこから治療を行い、開けた穴の部分にレジン充填
治療後膿はすぐに止まり、1年予後
根尖病変は小さくなってきており、終診となりました。
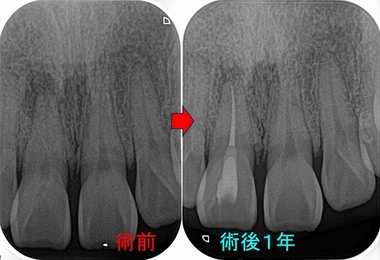
先日別の歯がかけたとのことで来院してもらい、ついでに前歯のレントゲンを撮らせてもらいました。
あら!?透過像がまだあります。
ただ、患者さん的には前歯は腫れも痛みも違和感もないそうで、治療後からは調子は良い!
触診で右上1の根尖を押しても違和感もない。
*前歯に根尖病変があると鼻の下辺りを押すと違和感が出ます。
患者さんと話し合って、根尖病変も術前よりは大きくなっていないことから
①もう一度根管治療を行う(再根管治療)
②外科的歯内療法で治す
③症状が出るまでこのまま様子をみて、症状が出た際に①、②の処置を検討する
の3択
患者さんは問題無く使えていることより、③を選択されたので
「じゃあ、何か変だと思ったらまた来てください」となりました。
まぁ一流処の先生であれば、これは完全な失敗症例でもう一度処置をすると思います。
ただ、そこは三流専門医(私)、次の治療で必ず治せる見込みはない・・・
また、患者さんの歯を長く使う為にはなるべく医療介入を最小限にしたい。ということから
患者さんに、現状と将来の指針を理解してもらい今回はそのまま待機診断という形を取らせてもらいました。
ネクローシスパルプの成功率はおおよそ80~90%
どんなに上手な専門医が行っても1割程度は失敗となります。
この失敗した時の介入の有無というのは、患者さんのキャラクター、症状、病態から今回のように判断することも極たまにあります。
ただ、これは説明という時間を割いたことにより出した答えであり、話し合う時間というのは医療において処置ぐらい重要な気がしています。
こんなこと書いていますが、自費治療のみで診療を行わさせて頂いているのでなせる事かもしれません。
今日の患者さんも、他の歯科医院で自費治療を受けた際に先生と話す時間なんてほんの数分であったと話されていましたが、保険診療所の自費治療と自費専門の歯科医院の自費治療ではこういった所から差は出ます。
と言ってもEEデンタルの全ての患者さんが納得されているかというとそれは分かりませんけど(笑)
- Comments (Close): 0
- TrackBack (Close): 0
残存歯質量を考える治療
- 2025年7月 2日 09:00
- 歯内療法日記
開業当時より、歯はなるべく削らない方が良いと思ってやってきました。
丁度私が歯科医師になった頃に歯科用顕微鏡、フロアブルレジン(液体プラスチック)、ファイバーコアが出てきた事により、より削らない治療が可能となりました。
ただ、今の治療でもC2(中等度虫歯)でも虫歯でない健康な場所を削ります。(インレー)
これは1895年(明治28年)にブラック先生が提唱した方法になるのですが、未だに130年前の基準で治療を行っています。
この方法を採用する大きなメリットは、技工士との共同治療になり歯科医師のチェアータイム(患者さんと関わる時間)が短縮でき、沢山の患者さんを効率よく治療出来ます。
ブラックの窩洞からの脱却などひと昔は言われていましたが、令和になっても明治時代に提唱された方法が今も現役基準です。。。
(ブラック先生は保存歯科の歴史の中でも超優秀な先生です)
自分の健康な歯を削りたくない患者さんは顕微鏡学会の先生の歯科医院に行かれた方がいいと思います。
と言うのがC2の話、
(イメージ的にC2は歯100のうちレジンで9削るのか15~18削るのか違いです)
もっと削る量に差が出るのが、C3(神経まで達した虫歯)
このステージになると更に大きく削って治療を行うことが推奨されています。
ホント、何でそんなに歯削りたがる!?というぐらい削りますし、削ることを推奨するステージです。
私は健康は歯質がしっかり残った根管治療であれば、3mm程度の穴からアプローチします。
無理して、この穴から治療している訳ではなく必要最小限の切削で治療を行おうとすれば
この程度開ければ十分治療できます。
*ただし、開口量の少ない方の第2大臼歯は無理なこともあります。
3mmの穴だったら被せるのではなくレジンで蓋をしてしまいます。
*昔やっていたセミナー動画
私が、歯科医師になった頃には神経治療は全ての根管口(神経管)が見える所まで大きく削ってから治療すべきものであり、大きく削らないときちんと根管治療できない!みたいな感じでしたが、
当時から「何で!?3根あっても同時に3根とも根管治療できる訳ではないでしょ!?」と思っていましたので、上の先生にも当然質問していました。
決まって、【髄角などの取り残しが出るから!】と言われていました。
話を戻して、C3になると
①神経治療の為に神経管を大きく削る
②土台を入れる為にさらに神経管の入り口付近を大きく削る
③クラウン(被せ物)を入れる為にエナメル質を全部削る
健康な歯を100とすると50~60近く歯を削ります。
これがC3治療です。
だからC2のうちにきちんと治療をしておくべきなんです!
また根管治療が上手く行かないと再治療で更にクラウン、土台、ガッタパーチャーを外す為に削る。
すると残る歯というのは20ぐらいになります。
この残った20の歯質で、元の咬む力に耐えさせなければならないなんて
今の私の見解だと長く持たせるには無理!
咬む力というのは健康な自分の歯で支えるものであって、人工物(セラミック、レジン、ファイバーコア)が力を吸収してくれる訳ではありません。
つまり健康な自分の歯が無くなれば無くなるほど咬む力に耐えられなくなって抜歯は近づきます。
漠然と治療を受けている患者さんが大半だと思いますが、こういった知識を持っているか!?そうでないかでも違いは出ると思います。
「歯なんて無くなったらインプラントとでいいよ!」という患者さん&先生ならいいと思います。
私はインプラントという治療選択肢を持たないので、何とか抜かずに持たせれないか!?と考えますが、やはり残存歯質というのは1つのポイントになると思っています。
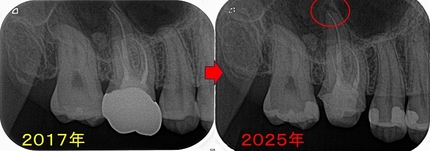
今回のケース 以前ブログで書かせて頂いた患者さん
先日土台毎クラウンが外れたとのことで来院いしてもらいました。
来院時のレントゲン
大きな根尖病変は綺麗に治ってくれていたのですが・・・
とりあえず、腫れや痛みがないのでもう一度コアを作ることにしたのですが、
やっぱり。。。
破折・・・
以前、K先生の講演で
歯の寿命は残存歯質量に依存するみたいな文献が出てきているし、そう思う的なことをおっしゃられていましたが、自分もホントそう思います。
後、経験則でコアごと外れてくるクラウンの多くは破折のことが殆どなので薄々嫌な感じはしていました。
因みに私はファイバーコアでは歯根破折の回避にはならないと思っています。
もう1つ懸念しているのが、根管充填材にMTAを使った事
MTAは封鎖性の高い材料で再々根管治療の際に私は使うことがありますが、MTAは製品により1~3%膨張があります、この膨張が歯の中から負担をかけているのでは!?というのも疑っています。
が、根尖が破壊されたようなケースではMTAを使った方が治りが良い場合もあるので難しい所ではあります。
(先日も抜髄でMTA・バイオセラミックを使うから自費根管治療になると保険医療機関で言われ、どうせ自費で根管治療するなら専門医にと転院されてきた方がいましたが、私は「いやいや、抜髄でMTA使わなくてもいいですよ、使うメリットが自分には分からない」と説明させてもらい、患者さんを困惑させてしまいましたが、ホント今の混合診療はカオスです)
極々普通の専門医ですが、補綴までやっているので歯を残す為にはどうすればいいのかを日々試行錯誤しております。
先人達が色々やっても解決しない、【ザ・歯根破折】
例に埋もれず私も壁にぶち当たり、歯科医療の限界を感じています。。。
今流行のAIにでも解決してもらえないかな(>。<)
- Comments (Close): 0
- TrackBack (Close): 0
根管治療って難しいから・・・
- 2025年7月 1日 09:00
- 歯内療法日記
根管治療を主でやっていますが、1つ言えるのは歯科治療の中でも根管治療は特に難しい
大学でざっくりとしたやり方は習いますが、勘所やこうすればやりやすくなるや便利な器具などは歯科医師になって自分の治療の中で試行錯誤したりセミナーに参加して情報を得ていくものです。
就職先に根管治療に長けている先生がいればラッキーなのですが、根管治療は赤字代表分野なので必死に頑張る先生は非常に少ないと思います。
歯科治療全般に言えることですが、治療の良し悪しというのは各先生毎の判断なので
「これでOK!」とA先生が判断してもB先生は「全然ダメ!」と判断することもザラです。
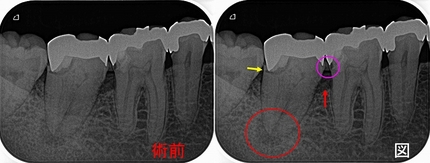
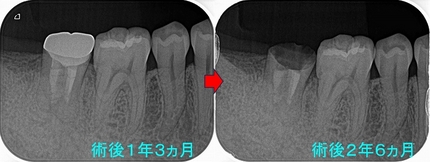
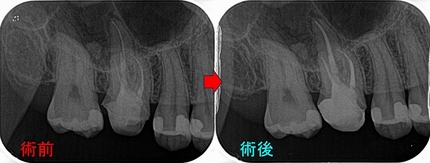
今回の患者さんは40代女性
全顎検査をして、悪い場所を治療することとなりました。
右上6・7
同じ先生が治療したようで、2本とも近心頬側根が手づかず。。。
確かにここの神経管の掃除は難易度高いのですが、全く触らないって!?
根尖病変もあったので根管治療からすることにしました。
珍しく、第一大臼歯はMB,MB2,MB3まで出てきました。(年に1~2本のレアケース)
第2大臼歯もMB,MB2がでてきました。
*顕微鏡がないと、MB2,MB3は殆ど治療出来ません。
経過観察
半年後には骨が出来上がってきてくれており、これなら本歯入れても大丈夫でしょう!
先日、ゴールドクラウン+セラミッククラウンを入れさせてもらいました。
歯の治療の基礎である根管治療、ただ0.1mm以下の単位での治療の連続なので
ホント難しい分野だと思います。
今回の患者さん1年予後まで診させてもらい終了となります。
- Comments (Close): 0
- TrackBack (Close): 0
セラミッククラウンのやり替え前に根管治療
- 2025年6月27日 09:00
- 歯内療法日記
患者さんは50代女性
全顎検査後に悪い所は治しておきたいとのこと
また前歯のセラミックも入れて時間が経ち歯並びも悪くなってきているのでやり替えたいとのこと
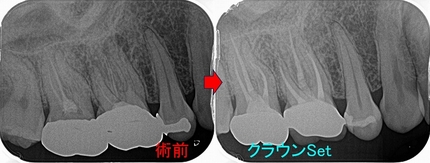
前歯にセラミックが入っていますが、全て根管治療済み
左上1・2に根尖病変が見られます。
患者さんに説明を行い左上1・2だけ根管治療を行うことに
右上1・2は根尖病変も無かった為、メタルコアのまま仮歯を入れさせてもらいました。
経過も良かったのでセラミッククラウンまで入れさせてもらいました。
綺麗に治ってくれています。
セラミッククラウンを長期に安定させるにはまずは根管治療をきちんとした方がいいと思います。
ただ、過去に根管治療した病変の無い歯の治療まで私はやり替える必要はないと考えます。
そこにメタルコアが入っていても、技工士の技術である程度色はカバーできます。
- Comments (Close): 0
- TrackBack (Close): 0
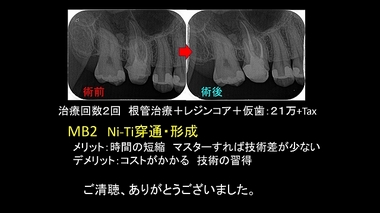
MB2 Ni-Ti穿通・拡大法
今週末の28日土曜日の診療は15時までとさせて頂きます。
同級生の勉強会で20分程度の発表をするように言われており、週末に動画の編集&スライド作成を行いました。
1週間前になってようやくやり始めた(笑)
内容は MB2 Ni-Ti穿通・拡大法
ここ4年ぐらい前から行っている方法になります。
年配の患者さんの石灰化根管 - EE DENTAL_Blog
細い、MB2などハンドKファイルを通すのは大変です。
最近はMB2はハンドファイルを通さずにNi-Tiでいきなり形成してしまいます。
*ハンドも途中で08Kファイルを少しだけ使います。
今回作った動画は最近やった症例
最初入り口は0.1mmのマイクロオープナーを用いても0.1mmぐらいしか入らず引っ掛かりがあるかな!?ぐらいでした。
こういった極細の神経管はハンドファイルの穿通能力(技術)の優劣で、きちんと治療出来る・出来ないが決まってしまいます。
また技術のある先生が穿通・拡大出来てもかなりの労力と時間が必要となります。
Ni-Tiを用いて行うことで、穿通・拡大操作が10分ぐらいに短縮できます。
今回の同級生の勉強会はクローズドセミナーなので、
9月21日の中部歯内療法学会で許可が出たら「MB2 Ni-Ti穿通・拡大法」の発表もさせてもらおうと思っています。(今回のスライドをブラッシュアップして使い回します。)
- Comments (Close): 0
- TrackBack (Close): 0
歯科医院3軒でCTまで撮ったが痛みの原因が分からない
- 2025年6月20日 09:00
- 歯内療法日記
患者さんは海外に住む日本人男性
2017年に左上の歯の治療を行わせてもらいました。
先日メールがあり、左下の歯茎が腫れ現地の歯科医院3件に行き、いずれもCTで確認するも異常が分からず、抗生剤の投薬のみ行われた。
抗生剤で一時的には良くなるが、すぐに左下の奥歯の内側が腫れてきてしまう。
虫歯のような痛みはなく、4ヵ月も治らない為根の方が悪いのでないかと疑いメールをしてきたとのこと。
一時帰国するので可能であればEEデンタルで治療を受けたいとのこと
またわざわざ海外から来てもらい、見させてもらうと
左下7の舌側の歯肉が腫れ、膿が出てきている。
まず小さなレントゲンで診察すると
「はい、左下7の外部内部吸収が原因で腫れている」と1秒で判断
いやいや、3件でCTまで撮って何故原因が分からない・・・!?(★。★)
患者さんには歯を残す為には、かなり難しい状態
治療をするようならCT撮って吸収場所を特定してから治療するが・・・
CTを撮ると、腫れている近心舌側の歯肉縁下に外部・内部吸収が見られました。
経験上この部分の吸収は非常に難しい・・・
治療1回目
セラミックアンレーを外して歯を削って行くと、思っていたより吸収が大きく出血が凄く止血ができない
治療の流れとしては、まず吸収部分の穴の大きさを確認して、止血を行いレジンで吸収部分の封鎖をまず行う必要があるのですが、1時間以上やっても止血できず・・・
また部位的にも舌神経があり電メスで止血するのも恐ろしい。。。
患者さんには「すみません、ちょっと保存は難しいかも・・・」と謝り
この日は穴の開いた場所にネオダインを圧接して、圧迫止血するように治療終了
治療2回目
ネオダインの影響か、出血は止まっており何とかレジンで隔壁(穴埋め)が出来る状態に
まさか、穴埋めで都合2時間半も費やすとは思わなかった・・・(文字にすると簡単そうですが、難易度はかなり高かったです)
隔壁後、3本の神経管の治療を行う。
治療3回目
食事の際に油断してしまい咬んでから痛みが続いている、痛み止めを飲まないと寝れないぐらい痛い
抗生剤を処方し中を消毒
治療4回目
前回の治療後から4日ぐらい激痛、腫れは10日ほどで収まった。
歯の中を診ても出血や膿などは見られないので、根管充填+レジンコアまで
綺麗に治療出来たと思います。
この後、この歯の経過をみて行きたいと思います。
いや、診断は1秒でできる初級レベルでしたが、ホント処置は難しかったし色々なことを考え治療する必要がありいい経験が積めました。
- Comments (Close): 0
- TrackBack (Close): 0
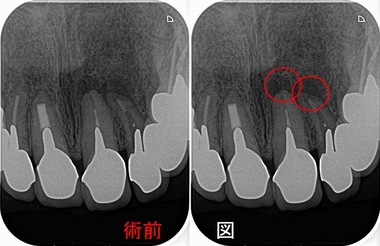
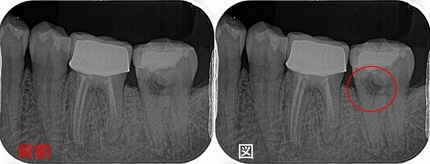
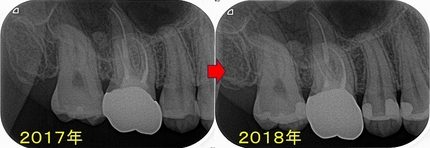
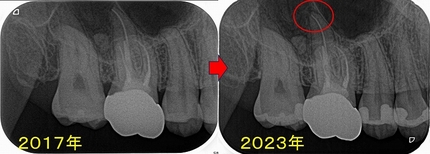
問題無かった歯に根尖病変
- 2025年6月14日 09:00
- 歯内療法日記
今回の患者さんも以前から診察させて頂いている30代女性
適合の良いジルコニアクラウンが入っており、根尖病変もない状態でした。
2023年のレントゲン
2017年にくらべると口蓋根に根尖病変っぽい透過像が出てきました。
*定期的に診させてもらっている患者さんでしたし、今介入の必要はないと判断していました。
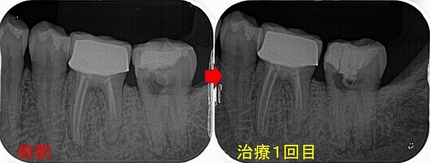
先日連絡があり、クラウンが外れたとのこと
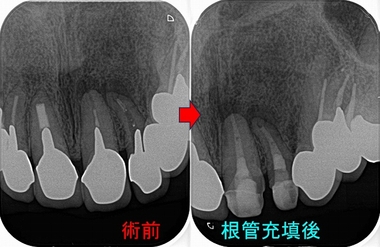
レントゲンを撮ると更に透過像が大きくなってきている為に患者さんに根管治療からやり直した方がいいと説明
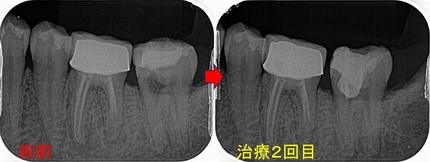
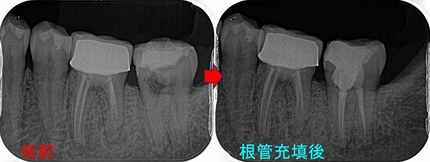
治療回数は2回
口蓋根にかなり深い場所までファイバーコアが入っていました。
またMB2も隠れた所から出てきました。
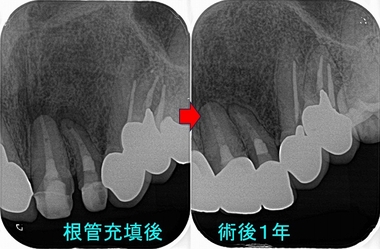
とりあえず、仮歯まで入れここから経過観察をしていきたいと思います。
今回MB2はハンドファイルなしでNi-Tiのみで穿通・形成しました。
最近MB2はこの方法で仕上げることが多くなってきています。
ただファイルの疲労が大きな方法になるので、使ったNi-Tiは廃棄になりコストのかかる方法ではありますが、この方法がラクで早い。従来の方法でやる時間の半分ぐらいなので、時間を買いその時間を消毒洗浄に回せ効率よく治療が行えます。
*ハンドファイル使うと、エンド三角が大きなMB2は根管上部にレッジを作りやすいのですが、Ni-Tiを使うことでエンド三角は簡単に削れていまい、早い段階で根管上部のストレートラインが作れます。
- Comments (Close): 0
- TrackBack (Close): 0
Home> 歯内療法日記アーカイブ
- 購読
- Powerd By