Home> 歯内療法日記: 2023年7月アーカイブ
歯内療法日記: 2023年7月アーカイブ
神経を残す治療は手間がかかる。
- 2023年7月26日 09:05
- 歯内療法日記
患者さんは40代女性
隣町の先生にこのケースは「EEデンタルに行った方がいいよ」と紹介頂きました。
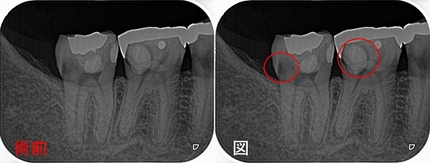
主訴の歯は奥歯2本
第1大臼歯:大きな虫歯で応急的に詰めものがしている
第2大臼歯:親知らずの影響で歯茎の中に虫歯
患者さんには第1大臼歯の虫歯は痛みもあり、神経治療が必要
第2大臼歯は神経保存の方向で治療を行い、痛みが出たら後で抜髄(神経を取る)
という方針で治療を行いました。
右下7の虫歯はいつのもEENOボール
右下6の虫歯はすでに神経まで虫歯が進行している為抜髄
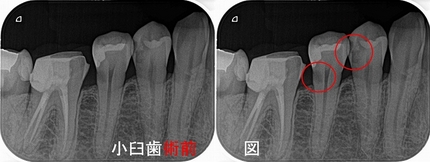
全く虫歯に見えなかった手前の第1小臼歯、第2小臼歯
第1小臼歯:歯髄付近まで広がる虫歯
第2小臼歯:これまた歯茎の中に広がる虫歯(どうして出来たのか分かりませんでした)
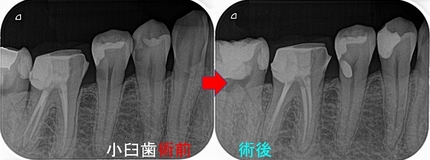
この歯も患者さんには、神経残す方向でとりあえず治療 → 痛みが出たら抜髄(神経を取る)
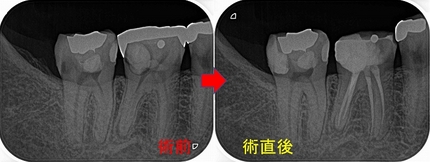
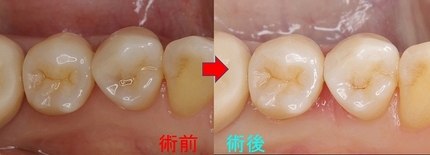
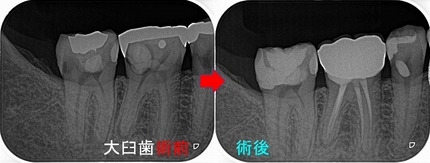
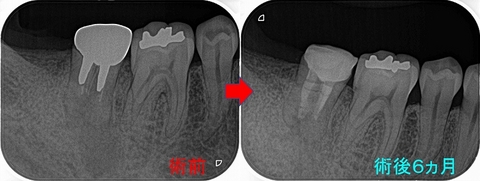
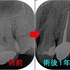
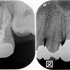
レジン治療後のレントゲン
治療時間2時間
セパレーターテクニックでなるべく元と同じような形で治療
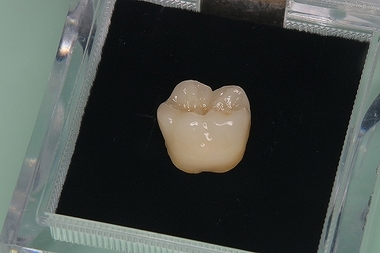
その後、第1大臼歯にセラミッククラウンSet
レントゲン
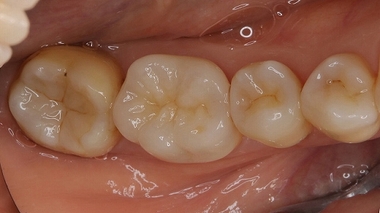
術後の口腔内写真
4本中3本の神経保存ができました!
治療回数:8回
治療期間:1年1カ月
ブログにすると神経治療って簡単そうに思えますが、これが結構難しくて・・・
先日、根管治療をしている患者さんに
「私、一度も歯に痛みが出たことないんですが、何でこんなに神経って取ってあるんですか!?」
と質問を受けましたが、
基本的に保険診療では【レントゲンで虫歯が大きいと=神経を取る】となります。
【なぜか!?】
基本的に神経保存は非常に繊細で手間のかかる治療です。
また術者がどんなに頑張っても一定数は痛みが出てしまい神経の治療が必要になります。
ただ、保険診療では神経保存処置後、神経が残せなかった場合ペナルティーがあり治療費の減額があります。
つまり、やった処置にも関わらず治療費がもらえないばかりか、赤字の治療になります。
一般的な経営者であればまず赤字になる選択しないと思います。
「医療だから」採算は度返しでという患者さんの主張は「それは違うかな!?」と私は思います。
つまり、日本の保険制度では神経を残す治療は推奨しておらず、神経は取りなさいという解釈なのです。
ぶっちゃけ保険治療は保険点数の配分で国がどうとでも医療はコントロールできますので、神経保存に価値を見出すなら、減額をまず止める、歯髄保存の治療費を上げるなどをすれば、神経の保存治療は増えるとは思いますが・・・
ですから、歯科医院に行く人ほど虫歯を指摘され、歯を削り神経を取るというのが今の日本の実情です。
(日本の根管治療の成功率は50%程度ですから、ここから神経を取った歯は無くなるまでトラブルの連続にあうことになります)
ただし、これでも日本の保険診療はかなりコストパフォマンスが高く、世界的にも誇れる治療だと思いますよ。
日本人は医療に関してはメチャ恵まれていると思いますが理想ばかり追求できない現状もあると知っておいてください。
- Comments (Close): 0
- TrackBack (Close): 0
難しそうな根管治療
- 2023年7月22日 09:00
- 歯内療法日記
患者さんは40代女性
一度悪い所を調べて治療したいとのことで全顎検査をさせて頂くと、
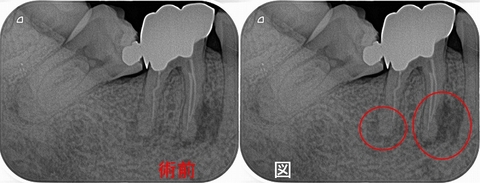
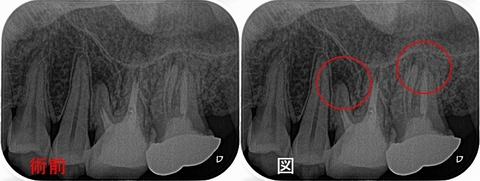
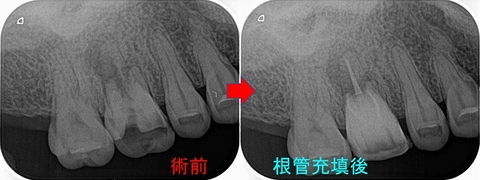
フルジルコニアクラウンが入っている、右下6に根尖病変が見られました。
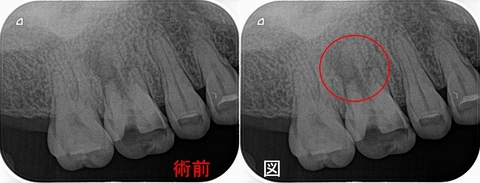
レントゲン
遠心根は一般的な透過像ですが、近心根は右下5との間に広がるようなレントゲン所見・・・
患者さんには近心根の影の形があまり見たことない所見であり、通法の根管治療で治らなければ
外科的歯内療法の必要がある。
右下7・8と傾いて生えており、右下6が抜歯になると咬むのがかなり不自由になる可能性があるので
一度残す方向で治療してみてはどうか!?と説明
患者さんの了承を頂き、
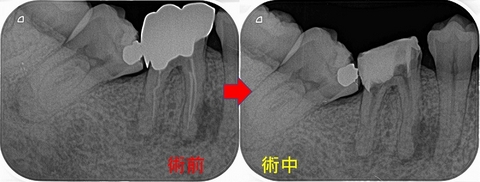
1回目の治療で人工物を全て除去し根管内を徹底的に掃除(洗浄)
術中のレントゲンを撮ると、近心根側面に外部吸収様の所見にも思える所見があります。
治療2回目
前回の治療後「多少の違和感が出たが痛み止めを使うほどではなく、今は治まっている」
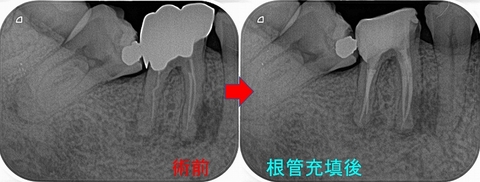
もう一度近心のイスムス部を徹底的に清掃し根管充填+土台+仮歯まで
*根管充填はガッタパーチャー使用
遠心根はやはりもう1本神経管が出てきました。
(左側の根の白い線がよく見ると2本になっているの分かりますかね!?)
顕微鏡との出会い 奥歯の神経は基本4本 - EE DENTAL_Blog
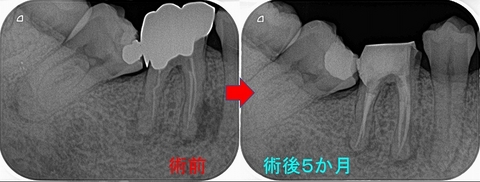
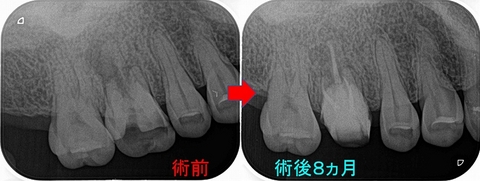
そこから仮歯で様子をみてもらい、5か月後仮歯が割れてしまったとのことで来院
その際にレントゲンを撮らせてもらいました。
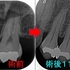
レントゲン(術後5カ月)
透過像は分かりにくくなってきており、骨もできつつあります。
この状態であれば、もうしばらく経過をみていけば大丈夫と判断。
*外科処置はしなくて済みそうです。
ふと、気が付くと
今年前半あまり、いや、殆ど外科的歯内療法やっていないな!と
基本的に私のスタイルは根尖病変は外科ではなく、通法の歯内療法でまず治す!
というスタイルなので、多くの歯のファーストチョイスはクラウンを外し根管治療を行います。
それで治れば外科的歯内療法はしなくて済むので、私はその方がいいと思っています。
「外科的歯内療法が少ない=歯内療法で多くの歯が残っている」
と言えるので個人的には喜ばしいことだと思います。
自分が患者でもなるべくなら外科は避けたいなと思いますので、今後も歯内療法の質にこだわって行きたいと思います( ・ω・)ノ
- Comments (Close): 0
- TrackBack (Close): 0
顕微鏡との出会い 奥歯の神経は基本4本
- 2023年7月18日 15:30
- 歯内療法日記
先日、顕微鏡学会の方から認定医の更新手続きがありませんと連絡を頂き、
慌てて手続きをおこないました(汗)
ふと気が付くと、顕微鏡学会の認定医を取ったのが2010年(認定医登録番号:6番 ← 第1回認定医テスト)
そう考えると、結構長いこと顕微鏡使っているなと改めて思いました。
私が大学にいる頃にはまだ「歯科用顕微鏡(マイクロスコープ)」などは聞いたこともありませんでした。
私が初めて歯科用顕微鏡という単語を聞いたのは2001年の卒後2年目の時、当時の院長がデンタルショーにあったと言っていましたが、私は実機さえも見たことありませんでした。
当時は、歯内療法(根管治療)専門医になろうとはこれっぽちも考えず、入れ歯から抜歯など殆どの保険診療を裸眼で行っていました。
2003年 師匠と仰ぐ 奥村先生の歯科医院に就職 ここから本格的に歯内療法に興味を持ちます。
2004年 師匠の歯科医院で井野チェアーに歯科用顕微鏡(グローバル)を設置してもらえました。
2007年 開業時にZEISSを購入(開業当時、東三河で顕微鏡導入例がなく、材料屋の担当に何度も「先生こんな650万もするものホントに買うの!?セレック買ったら!?」と言われた覚えが(笑))
まず顕微鏡を設置して分かる自分の治療の「粗」
・修復物が全然合っていない・・・
・コンタクトカリエス(歯と歯の間の虫歯)の見落とし・・・
・歯を削る際に隣の歯を削っている・・・
・マージンのガタガタ(凸凹)
顕微鏡を導入して誰もが経験する体験ではないでしょうか!?
「裸眼って全然見えてないのね。。。」
そうなんです、特に大臼歯の治療時に裸眼では、『ほぼほぼ見えてません』
神経の治療などは、レントゲンで大まかなイメージを頼りに手の先の感覚で治療するのが歯内療法!
そうこれが「ザ・トラディショナルエンド(職人芸的な歯内療法)」
ネットで色々情報を得ている患者さんは「顕微鏡治療=標準治療」と思われがちですが、
今も世界的にも「裸眼治療が標準治療」で、顕微鏡で行う神経の治療というのが特殊な部類なのです。
そこは、勘違いしないでくださいね。
(因みに、顕微鏡の普及率は日本がダントツの世界一位 ただし使われていない顕微鏡も世界一位!)
顕微鏡の導入で私の臨床は一遍しました!
見えていないこと気づいた日からそれに対しての細かな繊細な治療の始まりです。
顕微鏡を使用し歯内療法で気づいたのは、【奥歯の神経管は4本がメチャ多い】
裸眼治療時代私も奥歯の神経管は3本治療すれば、まあ大丈夫だろう。
月に3本ぐらい神経管が4本の場合もありましたが、レアケースで治療できると1日気分が良かったのを思えています。(笑)
ただ、今は奥歯の神経管は4本だと思って治療しています。
ですので、3本治療した後に4本目の痕跡を探し、0.1mmぐらいの怪しい場所から4本目の神経管を探り出します。
その際、先端が0.06mmのKファイルが活躍します。
今の私の臨床ではこれは普通ですが、顕微鏡治療を見たことない人からすると驚かれると思います。
こんなこと知ると、「4本目の神経管の治療がしていない!」と先生を責める患者さんもいるかもしれませんが、
保険治療では4本目の神経治療費っていくらか想像できますか!?
保険治療は神経管の数により治療費が異なる設定で、
1根管230点(2300円)
2根管422点(4220円)
3根管以上596点(5960円)
となっており、「3根管以上」は何本神経管を治療しても同額です。
つまり頑張っても頑張らなくても費用は同じです。
(先進国の中で世界一安い治療費でそらないぜ!)
4本目の神経管の存在さえ知らなかった時代に設定された治療費の為か、「3本治療しておけばOK!」というのが今も続いております。
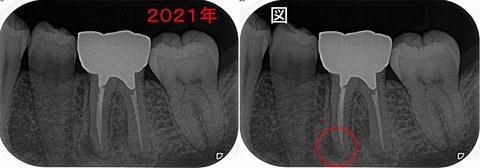
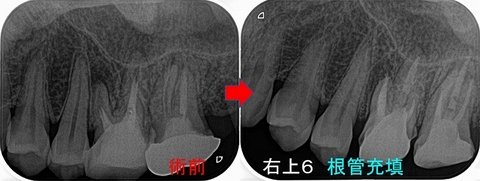
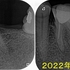
今回の患者さんは40代男性
2021年に他の主訴で来院され、たまに痛むと言われ診察した左下第一大臼歯
根尖病変があります。
前歯の治療を行い、この歯の治療は希望されなかったのでそのまま終了
が、
2022年年末 ちょっと前から咬んだ時に歯が浮いている感じがし、左側が咬んだ際に痛い
左下がプクッと腫れる(フィステル)とのことで来院
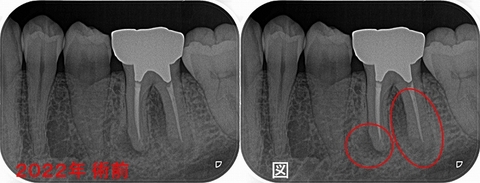
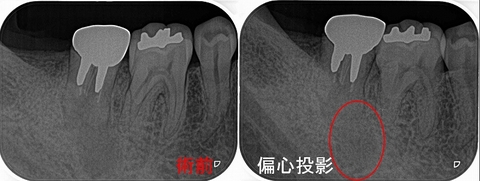
1年前にくらべ病変が大きくなっており、遠心根には破折を疑わせる所見。。。
ガッタパーチャーの入りだけ見ると非常に綺麗な治療がされています。
先日、「ガッタパーチャーの入りが綺麗に入っていれば治る」的なことを言っている専門医の先生がおりビックリしました。
もう既にその考え方は旧式のような・・・
根管充填材と根管充填法とGPを止める位置 - EE DENTAL_Blog
(メンドクサイのでその質問はしませんでした(笑))
今回のケースもガッタパーチャーの入りだけ見れば100点の治療だと思います。
レントゲン所見的に患者さんには折れていたら抜歯になることを説明し、残す方向で散らいさせてもらいました。
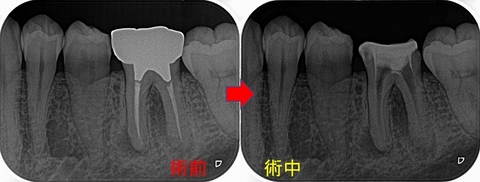
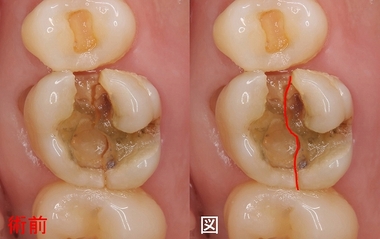
過去の人工物を外すと、
意外な所から隠れた4本目の神経管がでてきました。
そこを根の先まできちんと掃除し徹底的に消毒
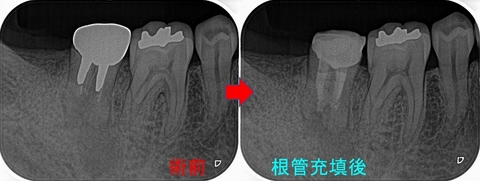
2週間後の治療2回目
インタビューで治療を2~3日痛みがあったが、その後フィステルも無くなり痛みや浮いた感じも無くなったとのことで、
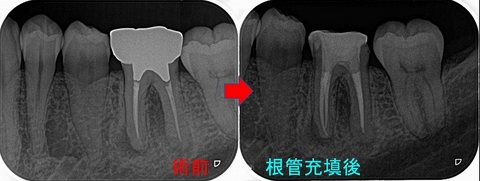
根管充填(4根管)+レジンコア+仮歯
根管充填材はガッタパーチャー使用
その後、経過観察
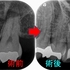
治療後6か月
遠心根の病変はほぼ無くなってきてくれています。
また近心根の病変も小さくなってきています。
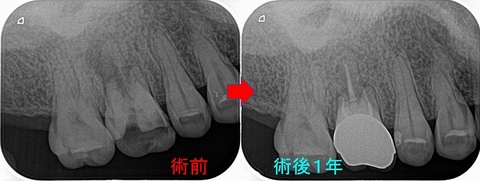
この後、1年後のレントゲンを撮って終了となります。
今日の初診患者さんも1本手づかずの神経管があるとのことで来院されましたが、
日本の場合、ある面4本目の見逃し根管って仕方がない気がします。
だって、そもそも奥歯の神経治療は3本設定なのですからね。。。(>。<)
見える治療と手探りの治療、結果に差は出て当然だと個人的には思います。
- Comments (Close): 0
- TrackBack (Close): 0
クラウンを変えてから調子が悪い
- 2023年7月14日 09:04
- 歯内療法日記
患者さんは40代女性
奥から2本目の歯が硬いものを咬んでから激痛になった。
今は痛みも引いており、かかりつけの先生には「痛みが引いたから問題ない」と言われた。
この歯は2ヵ月前に銀歯から白い歯に変えたのだが、咬み合わせが悪く何度か調整をした。
前の銀歯の時は問題なく咬めていたのに・・・
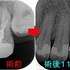
レントゲンを撮らせてもらうと
左奥2本に根尖病変が確認できます。
患者さんには痛みの原因はクラウンではなく、根の先の炎症であること
白い歯に変えてたまたま痛みが出てしまったのではないか!?と説明
ただ、先生のおっしゃられた「痛みが引いたから問題ない」はちょっと・・・
また疲れたり、ストレス溜まったりして体の抵抗力が下がるとまた症状が出る可能性がたかいことを説明
先日もありましたが、患者さんの素朴な疑問で
「なぜ根の先まで治療していないのか!?」と言われますが、
根の治療ってかなり難しい治療なんです。
上のレントゲンでも、過去の先生がかなり頑張って治療した痕は見られます。
歯科医師って、手先が器用だから歯科医師になった訳ではなく他の学部と同様に
偏差値的に歯学部に入れたから歯科医師になった先生が殆どです。(私も、偏差値的にギリ私学に入ったくちですが・・・)
ですから、どこの先生にかかっても根管治療の精度が良いなんてことは残念ながらありません。
まずは第2大臼歯の根管治療(2回法)
口蓋根はかなり削られていたのでMTAを使用
近心頬側根はオリジナルの根管を探し発達したフィンがあったのでその部分を超音波で切削
その後第1大臼歯も根管治療(2回法)
白い被せを入れた際のセメントが歯茎の中から結構でてきました。
この歯も口蓋根、近心頬側根が大きく削られていたのでMTAを使用
治療後3か月ぐらいまで、咬むと多少ズキズキする感じがあると言われていました。
この時点では弱い痛みであれば様子をみてとお話しました。
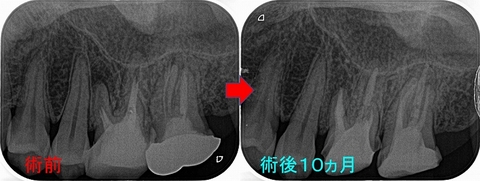
術後10ヵ月、
患者さんは「歯茎の縁が食べた時に痛い感じ、普通にしている時は痛くはないが、触ったり当たったりすると多少の痛みはまだ感じる」 とのこと
レントゲン的には感染は治まり骨が出来ているように見えます。
患者さんには、前ほど痛みが出ていないし本歯入れて様子をみましょうと説明を行い、
患者さんと話し合ってゴールドクラウンを作ることに
*患者さんは審美性より長持ち優先を選ばれたのでゴールドクラウンにしました。
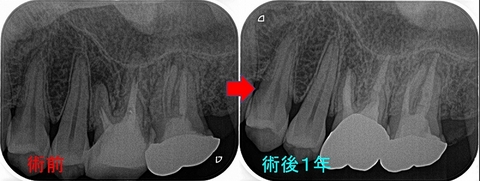
術後1年、根尖病変は綺麗に治ってくれています。
前ほど患者さんも痛みは訴えられなくなっているのと、ここまで骨が出来てくれれば弱い違和感は徐々に消えていくだろうと推測
根管治療は歯科治療の中でも難しい治療です。
ただ、その治療の成否で歯が残る、失う決まってきますのでなるべく歯を残したい方は根管治療が得意な先生に診てもらった方がいいですよ!
- Comments (Close): 0
- TrackBack (Close): 0
バッタモン エディー
- 2023年7月12日 09:02
- 歯内療法日記
先日の歯内療法学会でT先生に
「帯状疱疹予防ワクチン」が片頭痛にも効くと聞き、早速近所の病院へ問い合わせをし予約を行いました。
後、1年待てば市からの補助金も出るそうなのですが、1万の補助金より1日でも早く片頭痛から解放されたい!
貴重な情報ありがとうございましたm(_ _ )m
それと、「先生知ってる!? こんな製品あるの」と教えてもらったのが、
根管洗浄用の「エディーのバッタモン」
*サイトを見ていると黒バージョン、緑バージョンもあるみたい
上が正規品 下がバッタモン(中国製品)
比べてみると、
正規品:細く長い
バッタモン:少し太く、少し短い
エアースケーラーにつけてみると
正規品:水漏れなし
バッタモン:エアースケーラーの水をオフにしないと水が垂れてくる
後、着けたときの差し込みが正規品に比べ、バッタモンは悪い(何回か使っていると根元で折れそう)
で、気になるお値段
正規品1本1300円
バッタモン1本 50円~200円(*出品者による値段の違い)
まぁ、ぶっちゃけ、保険治療で「1300円は高いなぁ~」と思って使っている先生はこちらでもいいのでは!?(笑)
ただのプラスチックの棒ですからね。
3Dプリンターさえあれば、すぐにでもコピー出来なくはなさそう。
私は自費診療でやっているので、ある部分信頼を購入してしまいますが、
保険診療で1本1300円⇒100円程度になれば、ランニングコストも抑えられます。
これを見て初めて買おうと思った先生に
念の為、書いておきますが、「エディー使うとNCがかなり飛び散るのでラバーダムはマストです」
保険の治療費は今や考えないと利益がでにくい状態なので、
当然、材料や道具も安いが基準になってしまうのも仕方がないことかと思います。
*世界的に歯科材料も一流メーカーはコロナ前よりかなり値段が上がっています。
「先生、ウチの商品そんなこと書かないでよ!」と茂久田商会からクレーム来るかな(笑)
- Comments (Close): 0
- TrackBack (Close): 0
医療被曝大国!?
- 2023年7月 5日 09:00
- 歯内療法日記
患者さんの中には何件か歯科医院に行ってから数件目にEEデンタルへ受診されることもあります。
その際たまに言われるのが、かかった歯科医院毎にCBCTを撮っており「これ以上の被爆が怖い」
という意見、年に1~2回は言われます。
*CBCT:歯科用CT 機種や撮影モードにもよりますが、小さなレントゲンに比べ10倍以上の被爆があります。
個人的には、「何で最初からCBCT撮る必要あるの!?」、「デンタル(小さなレントゲン)で自分で処置できる歯なのか判断しないのか!?」と思います。
例えば、小さなレントゲンを撮り診断に困る場合(痛みや膿の原因歯が分からない)や、原因歯を見つける為にCBCTはありだと思います。
ただ原因歯が分かっているような場合に最初からCBCTって必要!?と思います。
こういうとCBCT肯定派の先生には、根管の数の把握、根管形態の把握、根尖病変の位置の確認
など術前時に把握しておく為とか色々言われますが。
逆に聞きたいのは「CBCT撮れば成功率がどの程度上がるのか!?」
私がCBCTを例えるのは、「宝の地図」と同じです。
宝の地図があっても、まず地図が読めないといけません。
またその地図を見て宝の場所までの移動手段はどうするのか!?(5000m級の山の上、1000m以上の深海)、移動後の発掘する器材などはどうするのか!?発掘の仕方はどうするのがいいのか!?
(どうでもいいですが、最近テレビで徳川埋蔵金言わなくなりましたね(笑))
ノーリスクで得られる情報であればいいのですがレントゲンはそうではありません、もれなく被爆します。
これも保険治療の弊害というか、保険治療であればCBCTを撮ればお金になります。
抗生剤の投与もしかりで出せばお金になります。
すると、思考を停止し撮れるケースのCBCTは撮る、保険制度的に適応症でさえあれば抗生剤は出す。
まぁ、ぶっちゃけCBCTの設備投資に700万以上使っていますから、ボタン押すだけの簡単な検査であればバンバンCBCT撮る先生がいても不思議ではありません。
*日本のCBCTの普及率は世界一ですが、ここまで各歯科医院で持つ必要あるのか!? 普及が多い=被爆する機会が多い とも言えます。
話を診断に戻して、
昔ある先生に
A先生は、口の中の痛みを取る為に必要な検査を8個して全ての検査結果が出た後にを検査結果をテーブルに広げ、考え慎重に診断を下しました。
B先生は患者さんの既往歴を聞き、必要な検査を判断し3つの検査後、更に追加でもう1つの検査を行い診断を下しました。
どちらが優秀な先生なのか!?と言われました。
これって、医療では良くあることで検査を沢山すればするほど先生の診断に対する安心感は増え、売り上げも上がりますので病院的には雇うのであればA先生が良い訳です。
ただ、その質問をしてきた先生には「B先生のタイプになるように」指導を受けました。
8個の検査のうち要らない検査もある訳です。
今はその話を聞いておいて良かったなと思います。
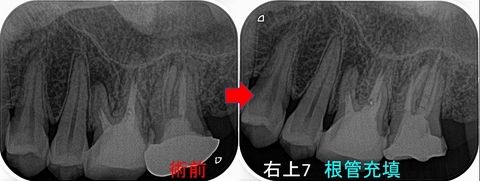
今回の患者さん 40代女性
10件ぐらい歯科医院を受診し、CBCTを何度も撮っているので被爆が怖いとのこと。
とりあえず小さなレントゲンを角度を変え2枚撮り判断(昔ながらの診断法)
右下7の近心寄りに縦長の透過像があります。
またこの歯は樋状根が疑われ、太いメタルポストが入っています。
右下の痛みはこの歯が最も怪しいと言うのが読み取れます。
たぶん多くの先生はメタルポストが大きくて治療が出来ないと判断されたのでしょうが、
ただ、メタルポストが大きいぐらいはCBCTを撮らなくても分かりますし被爆量の小さいレントゲンですぐに分かります、一体CBCTで何が見たいのか凄い疑問!?
CBCTがEEデンタルに無かった時代のブログですが、 メタルコア(金属の土台) - EE DENTAL_Blog
CBCTとメタルコア除去は全く関係ありません、大きな土台の除去はただただ歯科医師の技術・熟練度だけです。
患者さんには「難しそうだけど治療は出来ますよ」と説明し治療をさせてもらいました。
1回目に人工物を全て外し、徹底的に歯の中を綺麗にする。
治療2回目には症状も落ち着いていたので根管充填+レジンコア
治療回数2回 根管充填にはMTAを使用しました。
クリアランスの問題から仮歯は入れずにレジンコアで経過を見てもらいました。
遠方の患者さんだったので、このまま半年経過をみてもらい、その間腫れたら連絡をもらうことにしました。
半年後のレントゲン
根尖病変っぽい所見は無くなってきているように見えます。
また前まであった違和感、歯の浮いた感じは一切無くなった。とのこと
これであれば抜かずに済みそうですね!(ノ^▽^)ノ
他の先生の批判をする気はないのですが、根管治療はまずは小さなレントゲンで診断をし
小さなレントゲンでは読み取れない部分をCBCTで補足すべきだと思いますね。(儲からないけど。。。)
ほんと、これだけCBCTが普及すると医療被曝って日本はかなり多いだろうなと推測します(; ̄д ̄)
- Comments (Close): 0
- TrackBack (Close): 0
奥歯の折れた歯の保存
- 2023年7月 4日 09:01
- 歯内療法日記
患者さんは50代女性
以前から咬むと痛みがあった右上の歯のインレーが外れたとのこと
レントゲンを撮ると
大きく骨が減っています。
また、歯の方も歯冠破折を起こしており
赤いラインが破折線
患者さんには前々から歯にヒビが入っており、何か咬んだ拍子にヒビが進行してインレーが外れたものと考えられる。
骨の減り方からしても、2年ぐらい前から破折はあったものと考えられる。
患者さんには抜くのが順当
過去の似たようなケースを見てもらい
コンポジストが『隔壁(レジン)』にこだわった超オリジナル治療 - EE DENTAL_Blog
患者さんは今は抜きたくないので、保存の方向で治療をしたいということで、
まず折れた歯を抜きます。
口蓋側の歯が骨頂で折れておりました。
その後、隔壁を作り根管治療
根管充填を行い、仮歯を作りこれで経過観察
折れた場所を歯茎の中からレジンで作った部分は特に磨くように指導
術後8ヵ月
腫れもなく、骨も出来てきているように見えます。
この後、セラミッククラウンを低目に入れさせてもらいました。
だいぶ骨も回復してくれ、この状態であればしばらくは使えそうですね!
歯ぎしりから起る破折、力のコントロールは難しい。。。(>。<)
- Comments (Close): 0
- TrackBack (Close): 0
神経を取った前歯の変色
- 2023年7月 1日 09:03
- 歯内療法日記
歯の神経を取ると歯の中からの新陳代謝が無くなり、歯の色が茶褐色に変色してきます。
神経を取った前歯を綺麗に見せるにはまず根管治療 - EE DENTAL_Blog
特に前歯などでは、歯の色の差が出てしまい気にされる方が多いのですが、
実はこの変色は歯内療法の質に結構依存しています。
神経治療後1~2年で変色してきたという患者さんもたまにおられますが、
だいたいそういったケースは先生が親心か、あまり大きく削らず治療した歯であり、
多くの場合で髄角という神経の角の部分の取り残しが変色に影響を及ぼします。
この部分は、顕微鏡などがないと前歯でも分かりにくい場所になります。
髄角の処置を行うとホワイトニングをしなくても歯の色が明るく白くなることがあります。
私が前歯の神経の処置を行うと、このリスクを減らす為に多少大きめに削ります。
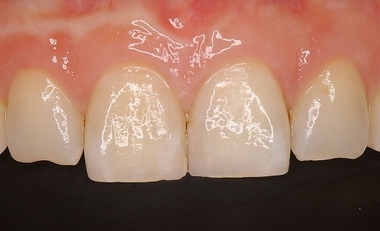
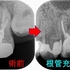
先日前歯がかけてしまい来院された患者さん
レジン充填後
この患者さんの前歯・・・
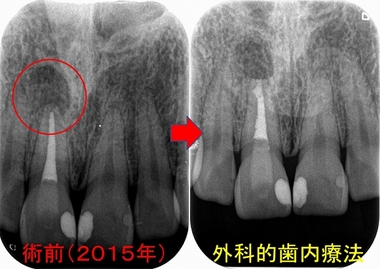
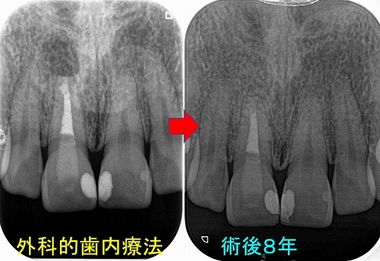
右上1は私が根管治療を2回行っても、膿が治らず外科的歯内療法させて頂いた歯です。
前回撮らせて頂いたレントゲン
根尖病変は綺麗に治っています。
どうでしょう!?
8年経過して大きく変色しているように見えるでしょうか!?
このように適切な処置を行うことである程度の審美面は維持出来ることがあります。
- Comments (Close): 0
- TrackBack (Close): 0
- Newer: 歯内療法日記: 2023年8月
- Older: 歯内療法日記: 2023年6月
Home> 歯内療法日記: 2023年7月アーカイブ
- 購読
- Powerd By