Home> 歯内療法日記: 2024年1月アーカイブ
歯内療法日記: 2024年1月アーカイブ
歯根破折に思えたレントゲン所見からの治癒
- 2024年1月20日 09:01
- 歯内療法日記
患者さんは30代男性
以前他の歯の根管治療を行わさせていただいていました。
今回は左の上下の歯が痛む、左下はプクッと腫れてきているむと違和感を感じる。
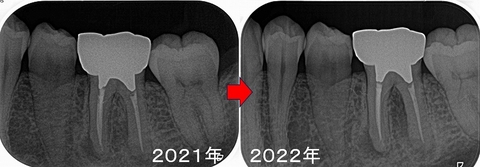
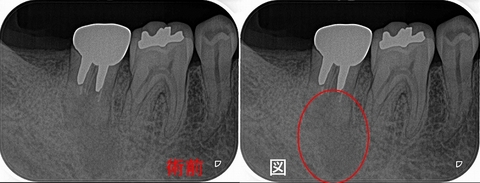
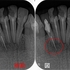
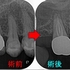
レントゲンを撮ると
2021年に比べ根尖病変が大きくなってきています。
前に根尖病変の指摘をしていましたが、患者さん側に治療の意思がなかったのでそのままでした。
基本的に病変があっても治療する・しないの最終判断は患者さん側でいいと思っているので、依頼があれば治療をするスタイルです。
*私から積極的に治療して抜歯にするのが怖いというのもある(笑)
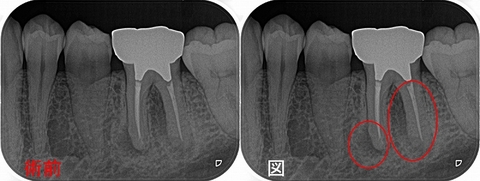
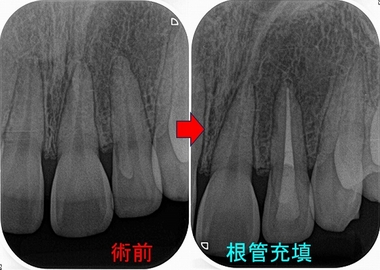
図
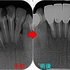
近心根には根尖病変、遠心根に関しては折れているのか!?と思わせる所見
患者さんには折れている可能性が少しあることを説明し!?
治療スタート
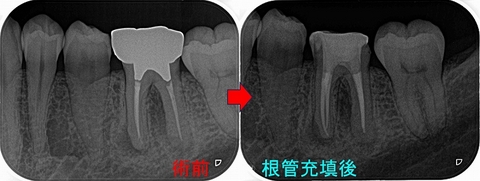
見つけにくい場所に遠心舌側根があり、その部分は手づかずでした。
そこを含め4根管を治療しました。(治療回数:3回)
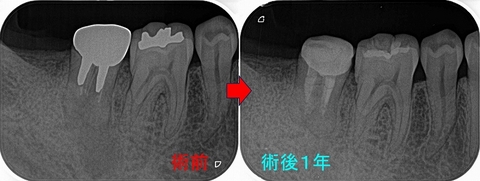
術後6ヵ月
腫れ痛みはないが1ヵ月に1回程度だが痛みを感じる日もある。
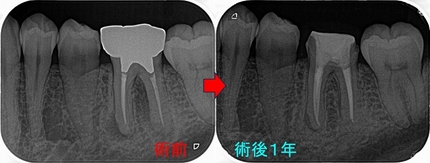
術後1年
腫れ痛みはないがたまに気になる時もある。
レントゲン上では骨は出来てきているので、後は待った方がいいと説明。
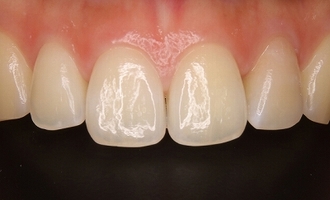
破折に思えた遠心の透過像は綺麗に無くなっています。
患者さんは「根管治療=元の健康な歯の状態」をイメージされますが、
いやいや、歯内療法専門医がいうのもなんですが、全く元の状態には戻せませんし、
根尖病変が起こる原因である菌も残念ながらゼロには出来ません。
私が患者さんに言うのは、
治療は元の状態に戻せている訳ではなくこの後しばらく使えるように修理しているに過ぎません。
つまり事故車と同じで多少のガタは来た状態で、使ってもらうような状態です。
更に極論を言うと、
20代、30代で神経を取った歯と言うのは一生は持ちません。
事故車の修理も2回が限界で、何度も修理して乗ることは出来ません。
だ・か・ら
自分の歯を長持ちさせたい人は、①神経を取らない、②根管治療になったら1回できちんと仕上げる(専門医に頼った方がいい)、③根尖病変ができてしまったらより専門性の高い先生に治療してもらう
次点:多少の痛みが残る場合もありますが、すぐにやり直しの治療をしない
今回の患者さんも気にすれば何となく気になるような感じでしたが、
神経という体の一部を取っている訳ですから、気にすれば永遠に気になると思います。
腫れや膿が出てきてレントゲンでも骨が溶けているのは細菌感染で治療が必要
違和感程度のものは様子見をして日にち薬で治す。(この方がお金もかからないし歯の寿命を縮めず済みます)
*後は痛みを拾いに行かないマインドを作ることです。
痛みは脳が作り出しているものです、骨が出来ていても大きな痛みが残る場合も稀にありますが、その場合は「ペインクリニック」での治療が必要となります。
今回のケースは積極的に外科処置をしなくてすみそうなパターンですね!
- Comments (Close): 0
- TrackBack (Close): 0
EEデンタル2023年 歯内療法専門医 根管治療傾向
- 2024年1月19日 09:00
- 歯内療法日記
毎年恒例のスタッフに調べてもらいましたシリーズ
2023年のEEデンタル根管治療
総根管治療本数:122本
コロナ明けで治療本数が増えてきていますが、大都市の根管治療のみ行う専門医に比べると大分数は少ないです。
*若い歯内療法専門医を目指す先生に、地方では歯内療法だけで食べて行くのはかなり大変だと思います。イメージ的に大きな都市でも10年前に比べ歯内療法専門医の数は増えているので、何らかの戦略は必要だと思います。
まずは、
抜髄:6本
前歯:治療回数0本
小臼歯:治療回数1回2本
大臼歯:治療回数1回3本 2回1本
MB2 4本中2本治療
MTA根充:0本(抜髄でMTA使う必要はないと個人的には思っています)
感染根管(ネクローシスパルプ含む)116本
前歯:治療回数1回12本 2回2本 3回1本 5回1本
小臼歯:治療回数1回25本 2回7本
大臼歯:1回32本 2回30本 3回1本 4回2本 5回2本 6回1本
*治療回数が多いケースは殆ど非歯原性歯痛となります。
何故か、今年は小臼歯の治療本数が多くなりました。
また考え方の変化からか大臼歯の1回法の本数も極端に多くなっています。
MTA根充:116本中39本 (1/3にMTAを使わせてもらっています)
上顎大臼歯(第一、第二)のMB2
68本中11本MB2 発見処置
68本中1本MB3 発見処置
【外科】
・外科的歯内療法:4本(前歯:0本 小臼歯:2本 大臼歯:2本)
去年は外科本数が少ない年でした。(元々積極的な外科派ではないので外科は少ないですが・・・)
・ヘミセクション:2本
【自分のエラー】
フレアーアップ:0本(←開業以来初ですね)
*ここ数年フレアーアップはこの程度で歯内療法専門医の平均7%以下を保っておりますが0本はまぐれですね!
ファイル破折:1本
パーフォレーション:1本
今年のエラーは多くはないですが、出来れば0にしたいですね!
2019年
EEデンタル2019年 歯内療法専門医 根管治療傾向 - EE DENTAL_Blog
2020年
EEデンタル2020年 歯内療法専門医 根管治療傾向 - EE DENTAL_Blog
2021年
EEデンタル2021年 歯内療法専門医 根管治療傾向 - EE DENTAL_Blog
2022年
EEデンタル2022年 歯内療法専門医 根管治療傾向 - EE DENTAL_Blog
本当は成功率まで出すべきなのですが、いかんせ根管治療後痛みや膿が落ち着くと3割ぐらいの患者さんが1年予後のレントゲンを撮りに来てくれないので、1年予後の成功率でさえ出せません・・・
専門医的に言うと4年予後を出せばその実力が提示できるのですが。。。
*1年後のレントゲンだけはEEデンタルから「レントゲン撮りにきてくださいね!」と1回だけ電話させて頂いております。
ご協力のほどよろしくお願いしますm(_ _ )m
- Comments (Close): 0
- TrackBack (Close): 0
治療しないのにCT (CBCT)!?
- 2024年1月16日 09:05
- 歯内療法日記
以前書かせてもらった。
あの後も、初診患者さんで歯科医院を回ってレントゲンとCBCTを撮り過ぎている気がするのですが、大丈夫ですか!?
できれば、レントゲンは撮りたくないという希望
前も書きましたが、「最初から被爆量の大きいCBCT撮る必要ある!?」と思ってしまいます。
今のご時世、歯内療法専門医もCBCTを撮って正確な根管治療しましょう!
経過観察もCBCTで骨の治りを確認!
という流れなのですが・・・
私的に言えば、「治療できる・治療できない」の診断ぐらい被爆量の小さなデンタルで診断出来ないの!?と思います。
治療もしない先生がCBCT撮って患者さんの得られるものは!?(被爆もしてお金も払って)
先日、歯内療法学会から届いた雑誌を読んでおり、三橋(小)先生の書で、
今の日本のCBCT、顕微鏡の普及率は世界でもトップだそうです。
保険診療で点数が付いたり、コロナの影響で補助金というバラマキをしたおかげでこの状況なのですが、
じゃあ、世界一の設備があれば良い治療が受けられるのか!?
答えは「NO!!!」です。
知り合いの海外の先生や海外の技工士さん、また海外から帰られた患者さんが言うのは
「日本の歯科医療のレベルは低い・・・ 特に根管治療!」
ある患者さんは、診察してもらったアメリカ人歯科医師に
「日本には歯科医師はいないのか!?」とアメリカンジョークを言われたそう(笑)
逆に「アメリカの医療レベルが特に高い気はしなかった」という患者さんもいます。
そもそも、設備は世界トップクラスでも治療費が世界でも類を見ないぐらい安い治療費っておかしくないですか!?
普通、設備投資が高ければ当然それに見合った料金設定になるはずでは!?
投資した分治療費で回収というのは分からなくもないですが、もれなく患者さんに毎回被爆させる意味ありますかね!?
まぁ、私も勤務医時代に先輩に「保険治療=取れる費用は請求するもの」と教えられましたけど(笑)
話を戻して、先日来院された患者さんは歯科医院で治療を受けているがなかなか治らない。。。
一度診てもらいたいということでしたが、当日話を聞くと「最近CBCTを10回ぐらい撮っており被爆が怖いんです」
はっきり言って撮り過ぎ・・・
転院する度にレントゲンを撮っていればそうもなります。
私「今日は小さなレントゲンで診察するから被爆はかなり小さく出来るのでそれで診断させてください」
デンタル(小さなレントゲン)撮った所、「これは残念ですけど、抜歯した方がいいですね」
「治療している先生は〇〇さんの希望を叶える為に何とか頑張ってくれていますが、客観的に言ってホープレス、残念ながらこの歯は誰がやっても残らないと思いますよ」
と説明し終診
正直、自分が手を入れて残せる可能性があれば、精密検査で後でCBCTを撮るのはありでしょう。
ただ、最初からレントゲンとCBCTを撮るのは・・・
最初に書いたブログの患者さんケース
歯内療法専門医を含む何件かで相談をしCBCTを撮っており、これ以上CBCTを撮りたくないという患者さん
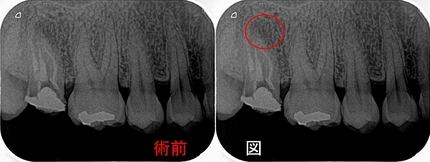
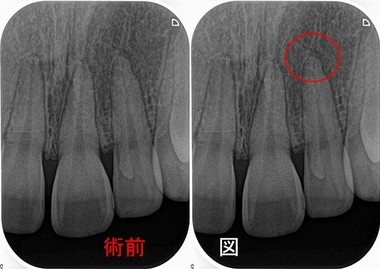
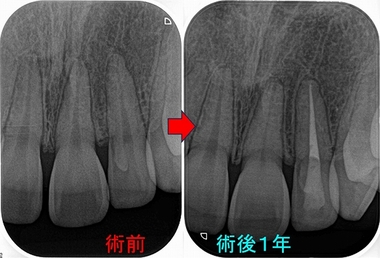
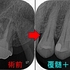
術前
デンタルで大きな根尖病変があり、長いメタルポストと樋状根ということは読み取れます。
治療は可能と判断し、根管治療後レジンコアで経過をみていました。
術後1年
近心根の大きな病変も無くなり、歯根膜が確認できます。
CBCT撮ってませんが、たまたま治癒という状態まで1年で持っていけました。
ノーリスクでCBCT撮って、大きく成功率が変わるんであればバンバン撮るべきでしょうが、
現実、初診時にとりあえず撮っておくかというCBCT撮影ってかなり多い気がしますね。
最後に偉そうなことを言わせてもらえば、
医療水準を上げる為には正直、設備や材料ではなく治療の客観的評価
医療技術と結果を評価するのは難しいですが、オンライン化すればやり直し率などは算出できると思います。(絶対に知られたくない派が押し潰すと思いますけど・・・)
- Comments (Close): 0
- TrackBack (Close): 0
「十字」に入った歯根破折
- 2024年1月12日 09:00
- 歯内療法日記
歯の破折は他所の法則性があり、折れる場合はパターンがあります。
今回のケースは自分でも初ケース
患者さんは40代女性 近医の先生からの紹介
レントゲンを撮ると
第2大臼歯に根尖病変が見られファイル破折も見られます。
患者さんには残す方向でトライしましょうと説明
治療1回目
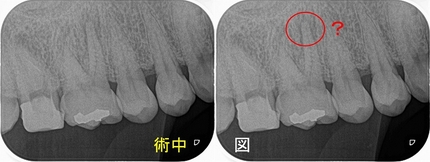
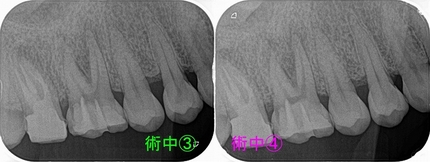
ファイルはギリギリ見えるが取れないので確認でレントゲンを撮ると
初診時には無かった、第一大臼歯に気になる透過像が・・・
2週間の治療2回目
治療した歯に痛みはないが、手前の歯が気になり始めた
前回気になっていた右上6に瘻孔(膿)が出てきている。
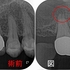
レントゲンとCBCTを撮ると「歯根破折っぽい。。。」
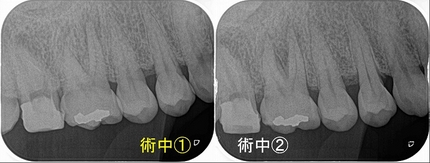
骨の溶け(透過像)も2週間前に比べ大きくなっている。
患者さんに説明を行い、急遽予定を変え右上6の根管治療を行う
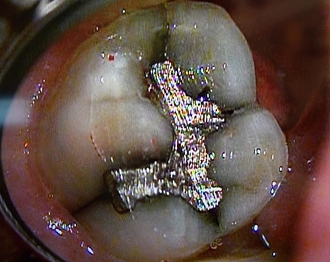
アマルガム充填がしてあり、前々から痛みがあったのか咬合調整(噛み合わせを低くしてある)がしてある状態
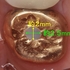
この状態でも分かりやすく破折線もあるのですが、破折線が「十字」に入っている
アマルガムを外し破折線を削って行く
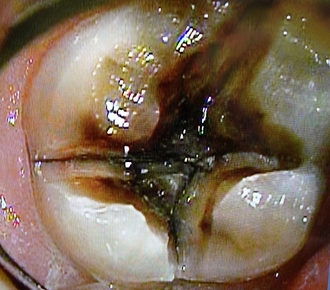
顕微鏡下で破折線を極細のダイヤモンドバーで削って行くがかなり中の方まで破折線が見られます。
*黒い線が破折線
破折線はすぐに神経まで達するも、神経は完全に死んでいる。。。
破折線を可能な限り処置し、レジンにて補強&隔壁後に根管治療
その後、右上7を仕上げ右上6の経過観察をしていくものの
瘻孔(歯茎の膿)は一向に治らず、レントゲン所見も悪い方向に・・・
患者さんに説明を行い、この歯は抜いた方がいい
紹介先の先生にレントゲン+治療動画(DVD-R)を渡し話し合ってもらう流れとなりました。
歯内療法専門医をしていると破折はちょくちょく見るのですが、今回のように「十字」に破折線が入っていたのは初でした。
またよく見ると裂溝に沿いながら破折線が入っています。
患者さんはオープンバイトで奥歯の負担が大きかった為に今回のような破折が起こってしまったのかな!?と思います。
歯には治癒機構がありません、負担の大きな歯や硬い物が好きでよく噛む方などは歯に疲労がたまり、50代以降に歯が折れていきます。
長く歯を使いたければ、夜間の歯ぎしりや趣向品などにも気を付けてもらった方が個人的にはいいと思います。
今回の患者さん、移植が出来そうなのでかかりつけの先生と話し合ってもらい当院では右上7の経過観察を行っていきます。
- Comments (Close): 0
- TrackBack (Close): 0
外傷の歯髄保存と歯髄変化
- 2024年1月 5日 09:00
- 歯内療法日記
基本的に外傷はあまり専門ではないのですが、
歯内療法とレジンを専門としている手前、外傷の患者さんはよく見ます。
外傷の患者さんを診させてもらい経験値を積ませてもらっている面もあり、
結果的に歯内療法とレジンの2つの専門を持っていて良かったなとも思っています。
また自分自身も外傷を経験しているので、そのショックも分かります。
スポーツによる外傷歯 まさか自分が・・・ - EE DENTAL_Blog
外傷はかかった先生の、専門性で大きく歯の寿命などが変わってきます。
特に外傷の多い小学生や中学生の方は気を付けられた方がいいでしょう。
私のスタンスとしては、外傷初期は歯髄保存+固定 その後、神経の生死を判断
神経が死んでいれば速やかに1回法で根管治療、生活反応が少しでもあれば経過観察
という手順です。
痛みに関しては、人それぞれで初期のウチは痛み止めを使いある程度我慢してもらう面もあります。
また個人的な経験では弱い痛みは抜歯した後も1年ぐらい不定期で出ていたので、患者さんに自分の経験を話します。
後、女性が気にする歯の変色ですが、これはきちんと髄角などの細かい神経をきちんと処理すれば変色のスピードはゆっくりにすることが出来ます。
抜髄後半年程度で歯の色が暗くなる場合はだいたい髄角の歯髄の取り残しです。
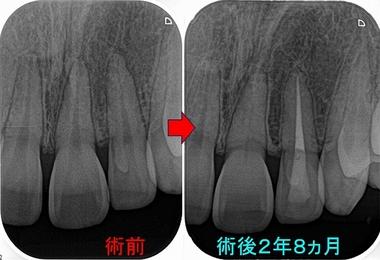
今回のケースは左上1・2の2本の歯の外傷ケース
患者さんは20代女性 来院2カ月前に前歯に金属が当たってしまい多少ぐらつきがあった。
外傷後左上1は1週間後ぐらいから歯の色が褐色~紫色っぽい暗い色になり今は元の色に戻ってきた。
今は左上2の方が気になっており、変色してきている歯をホワイトニングで元通りにしたい
近医の先生には治療は必要と言われた。
とのこと
レントゲンと電気歯髄診断を行うと
左上1はかろうじて神経反応あり、左上2は神経が死んでいるようで反応なし
方針としては、左上1は経過観察、左上2は根管治療+レジンコア+レジン充填
1回法で左上2を処置
そこから経過観察
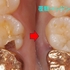
1年後
根尖病変は綺麗に治ってくれています。
ただ、左上1の歯髄腔は急激に細くなってきています。
2年8か月後
左上2は問題無し
左上1の歯髄腔は閉鎖してきているものの根尖病変はなし
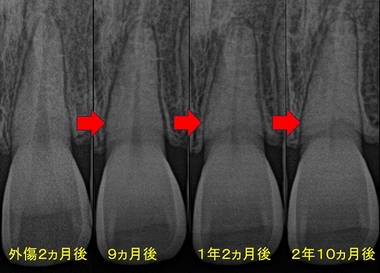
患者さんに現状を説明しとりあえず、このまま様子をみることにしました。
少しずつ黒い部分が細くなっているのが分かります。
気になる歯の変色ですが、
術後2年8ヵ月経過時点では左右で大きな色の差は出ていません。
気を付けていてもどうしても起こってしまう外傷
外傷は将来的に問題を起こすことが稀にあるので中長期的な経過観察が必要となります。
- Comments (Close): 0
- TrackBack (Close): 0
- Newer: 歯内療法日記: 2024年2月
- Older: 歯内療法日記: 2023年12月
Home> 歯内療法日記: 2024年1月アーカイブ
- 購読
- Powerd By