Home> 歯内療法日記: 2020年6月アーカイブ
歯内療法日記: 2020年6月アーカイブ
症状のない大きな根尖病変 根管治療治癒症例
- 2020年6月30日 09:02
- 歯内療法日記
今日で今年も半分終わりますね、
2020年はオリンピックからコロナの年に変わってしまいました。
後半も2次ピークがないまま社会が良い方向になればと思います。
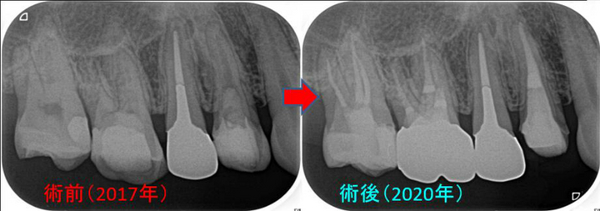
今回は半年前に治療させてもらった、40代男性患者さん
前歯と奥の銀歯が取れたことを主訴に来院
現在痛みや腫れなどの症状はなし
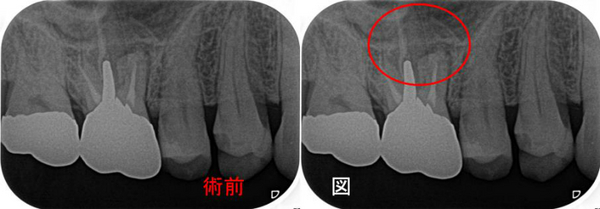
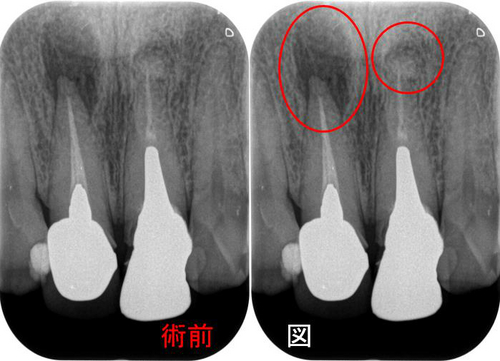
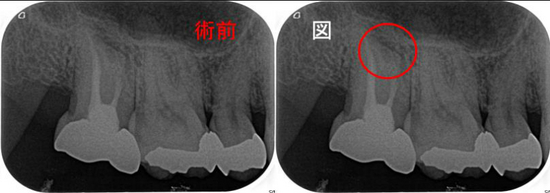
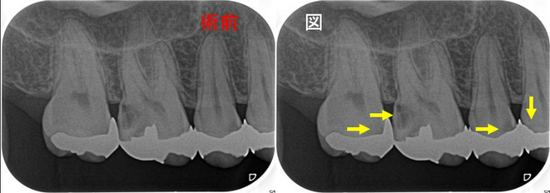
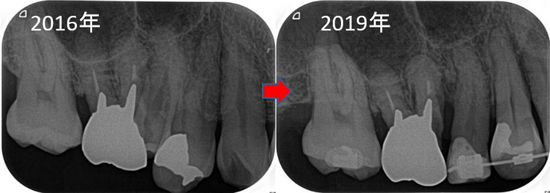
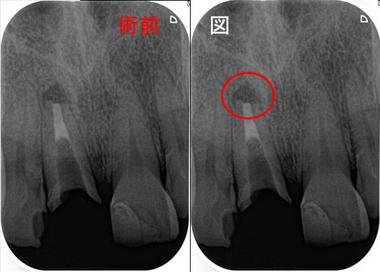
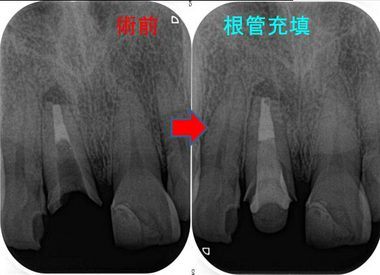
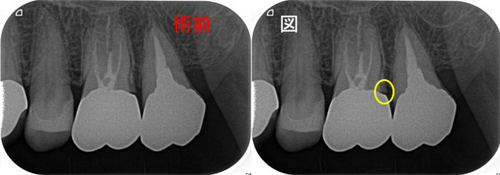
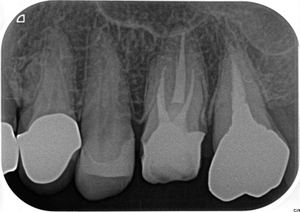
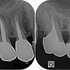
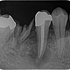
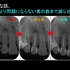
奥のレントゲンを撮ると・・・
手前の銀歯の虫歯という問題が霞むぐらい大きな病変が・・・
根尖病変の怖い所は、無症状で病変が大きくなることが殆どです。
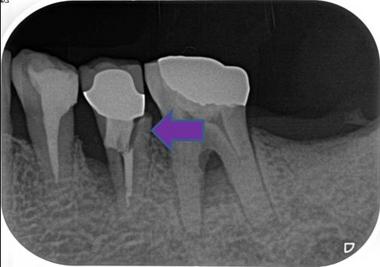
CBCTで見ると、3本ある根の近心頬側根に問題がありそう
*基本的に専門医は術前診査でその歯のどこを治せば歯の保存ができるか診断します。
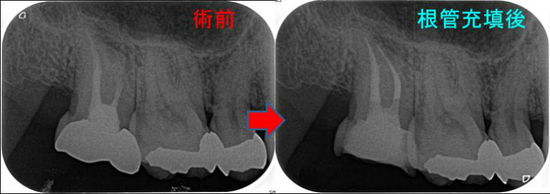
前の先生も非常に上手な先生で、綺麗に根管充填剤が入っています。
ガッタパチャーの入りで言えば、ほぼ100点の治療
患者さんに銀歯が外れた所をレジンで治したら、奥歯も
治療した方がいいと説明させて頂き、治療させてもらいました。
治療スタート
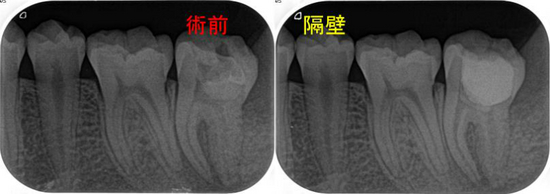
過去に2回根管治療が行われており思った以上に健康な歯はなく、
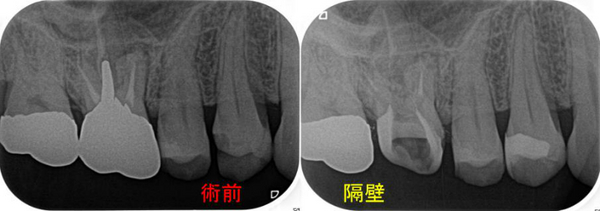
前回の治療で歯茎上の歯質は全くなく骨辺縁からメタルコアで治療がされていましたので、
コア除去後、外科的レジンにて「隔壁」←これはレジン充填のスキルになります。
*根管治療は何度も同じ治療が出来ません、だいたい2~3回の治療で打ち止め次は【抜歯】となります。
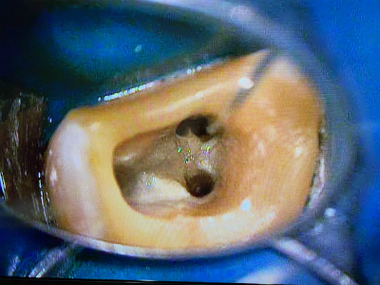
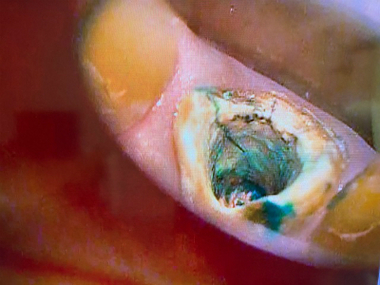
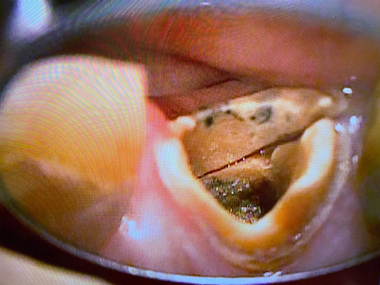
1回目の治療で病変の原因の根(近心頬側根)を顕微鏡下で観察すると
MB2(4本目の隠れた神経管)を見つけそこを治療すると排膿(膿が出てくる)
その後徹底的に歯の中を洗浄(NC+EDTA、超音波)
治療時間1時間45分
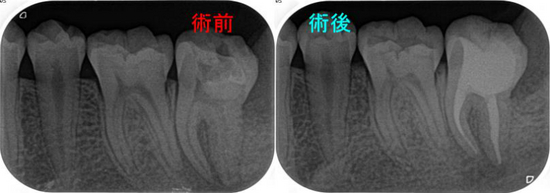
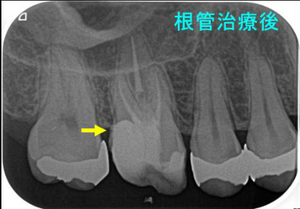
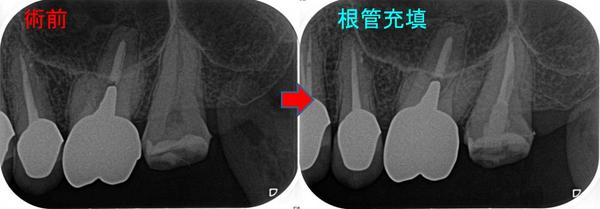
3週後の2回目の治療時、【腫れも痛みもない】ことより
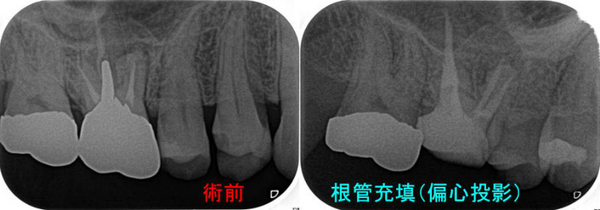
再度根管内をNC、EDTAにて洗浄後「根管充填+土台+仮歯Set」まで
治療時間はおおよそ1時間45分~2時間
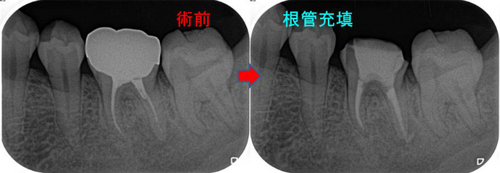
MB、MB2はMTA根管充填 DB、PはGP
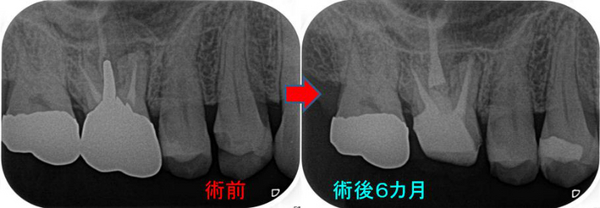
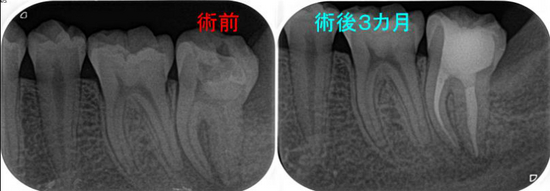
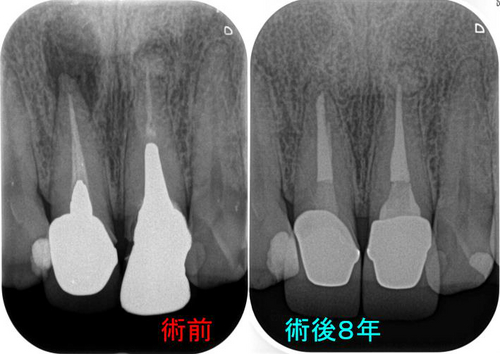
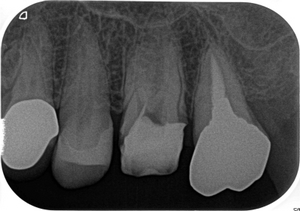
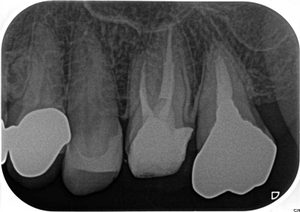
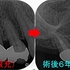
そこから6カ月経過、何も症状、腫れはなく経過しており
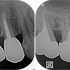
術後6カ月のレントゲン
えぇ~~~!((゙◇゙)) 骨できるの早っ!
あれだけ大きかった病変が6カ月でほぼほぼ治ってきてくれています。
外科的レジンを行った歯肉も全く問題ありません。
こういうケースを沢山行っていると縁下カリエスはそこまで怖くはないです。
http://eedental.jp/ee_diary/2020/02/post-1794.html
隠れた第4根管が感染源になることはたまにあります。
その隠れた根管を探し出すにはやはり顕微鏡は有効なツールになります。
その隠れた神経管をトリートメントするのは術者の腕ですが、まず見つけれなければ・・・
いやいや、こういう治癒が早いケースも極たまにありますが、このケースはビックリするぐらいのケースでした。
*MB2を治療する際のコツは道具とコンサバティブ&アグレッシブな攻めです。←なんのこっちゃ!
- Comments (Close): 0
- TrackBack (Close): 0
ラバーダム出来ない歯の根管治療
- 2020年6月27日 09:19
- 歯内療法日記
歯内療法専門医=ラバーダム、顕微鏡、MTA的なイメージがありますが、
今回のケースはラバーダムなしで行った1ケース
患者さんは20代女性
親知らずの影響で大きな虫歯が出来てしまい、神経が死んでしまい歯茎から膿が出てくる。
近くの歯科医院で治療をスタートするも1本しか神経管が触れないということ。
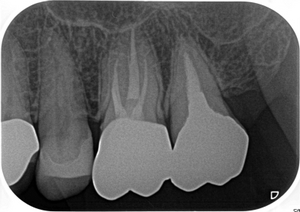
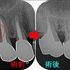
レントゲンを撮ると、
かなり窮屈なところから歯が生えてきており、歯の軸も他と違い
このようなピンク色の口の奥に傾くような軸の歯は治療が非常に難しくなってしまいます。
先日書いた似たようなブログ
http://eedental.jp/ee_diary/2020/06/post-2073.html
その他の所見としては、
レントゲンを見る限りかなり大きな虫歯も残っている感じ・・・
親知らず側の遠心ポケットからは排膿(膿が出てくる)
CBCTでは根尖病変が大きく第一大臼歯(1本手前の歯)の根尖にも透過像が広がる感じ
これは前の先生も相当治療が難しかったと思います。
まずは1時間近くかけ虫歯の除去と隔壁を行い
*基本的に虫歯部分は菌の巣窟ですから、根管治療を成功させる為にはまずは虫歯の除去!
で、次に根管治療をスタートさせるも・・・
小柄な女性でかなり窮屈な所から生えてきていた歯の為、
ラバーダムのクランプが骨に干渉してかけられない・・・
*色々試行錯誤しクランプは4種類ぐらい変えましたが、どれもフィットせず
しょうがないので患者さんに理由を説明してラバーダムなしの簡易防湿での根管治療となりました。
私はラバーダムをしないと根尖病変は治らないとは思っていませんが、
ラバーダムない状況で治療を行うと、唾液が入らないように絶えず気を使うのと
ファイルなどの器具の先が患者さんの口腔粘膜に付かないようにかなり気を使わなくてはいけないのでラバーダムが出来た方が気がラクです。
治療を行うと出血は1滴もなく神経は完全に死んでしまっており、
その影響で歯の外の骨が大きく溶けてしまったと考えられます。
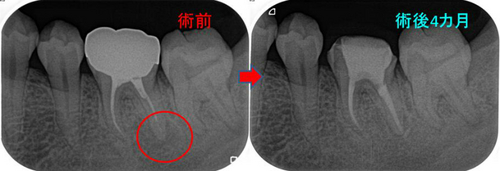
2回法で治療2回目に腫れや痛みのないこと、膿がでてきていないことを確認して
根管充填→レジンコア・レジン充填
*根管充填にはガッタパチャーを使用
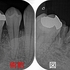
そして、根管充填3カ月後
腫れや痛みもなく、少し骨も出来てきており膿も全く出てこない状態になってくれています。
医療の場合
「〇〇をすれば治る、△△を使うと治る、◎◎がないと治らない」
には残念ながらなりません。
根管治療でいえば、
『ラバーダムをすれば治る、MTAを使うと治る、顕微鏡がないと治らない』
ではありません。
歯内療法の道具は、あった方が成功率を数%上げるのに役立つ程度だと私は思います。
いやいや、今回の難易度の高かった歯、治癒傾向が出始めて一安心です!(・。・)
*逆に言えばラバーダムがないので道具を入れる空間が作れ、この歯の治療が出来たとも言えますね!(^。^)
- Comments (Close): 0
- TrackBack (Close): 0
根管治療で未処置の多くなる神経管
- 2020年6月24日 09:16
- 歯内療法日記
根管治療において予後が悪いのが「奥歯」
理由は2つ
1、奥ほど治療がしにくい(手間と時間がかかる)
2、奥歯ほど神経の形が複雑になる
というのが上げられます。
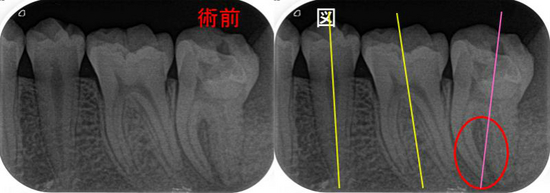
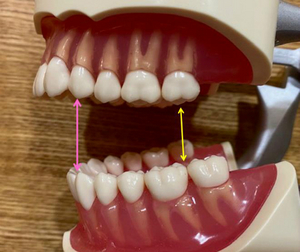
治療する側としては、まず治療がしにくいのが開口量が少ない患者さん
口は上顎が頭蓋骨に固定されており、下顎が耳の前のヒンジで上下に動きます。
言わば、ドアのような構造でヒンジに近い側ほど隙間が狭くなります。
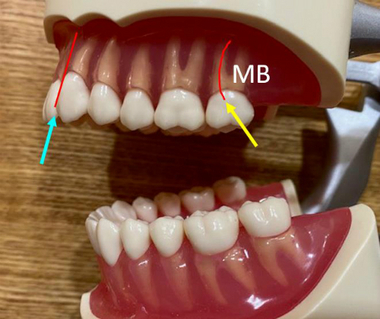
つまり前歯は作業スペースが大きい(ピンクの線)、奥歯は作業スペースが狭い(黄色の線)
また、歯の神経は入り口の前歯ほどシンプルな神経管構造で、
奥歯に行くに従い神経管の本数が増え、複雑な神経管構造(イスムス、樋状根、癒合、湾曲)になります。
当たり前ですが、口は手を入れられる方向が一方的で、奥歯でも神経管の軸の向きにもより難易度が変わります。
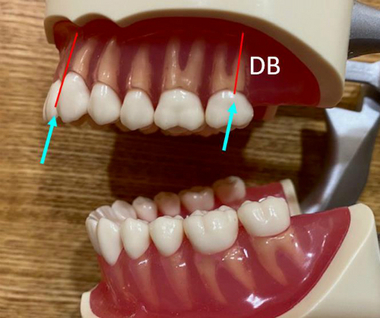
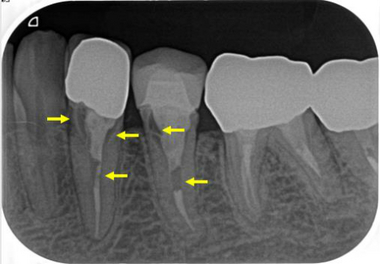
特に未処置根管が多いのが、【上顎大臼歯の近心頬側根(MB)】
上顎の神経管でも遠心頬側根(DB)は
前歯と同じような入り口から奥の方向へ軸があるのでファイルなどの道具が入りやすいのですが、
問題のMB根は
喉の奥側から手前に道具を入れなくてはならない為、先のDB根に比べ数倍治療がやりにくいです。
またMB根の多くは湾曲根管で真っ直ぐの針金で曲がった根管を治療するのも手間がかかります。
臨床上でも
急な湾曲でファイルの操作が相当慣れてないとストレートライン部のみしか治療できません。
*残りの2根はきちんと治療されているので、これでもかなり上手な先生が治療したと思います。
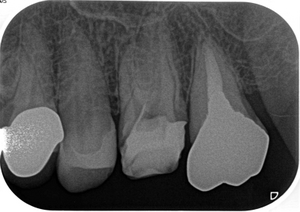
今回のケースは運悪く治療しずらい根管に感染が起こって骨が減ってしまっています。
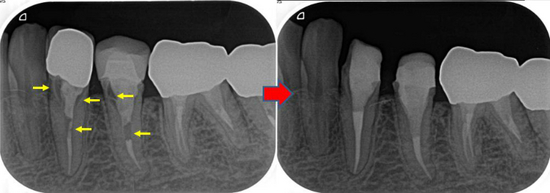
このケースは前の治療で湾曲点付近にレッジが出来てしまっていました、
そこを修正して根管充填するとこんな感じ(白い線が曲がっているのが分かると思います)
またこの近心頬側根
第4根管も出てきて、イスムスで繋がっていました。
この場合ここの部分を治療するには
1、確認 (顕微鏡、CTでも多少推測はできます)
2、道具 (超音波、マイクロオープナー・デブライダー、ニッケルチタンファイル)
3、腕 (結局は人の手で治療します)
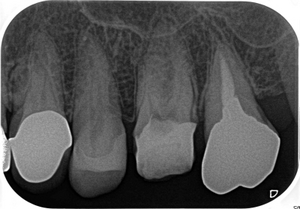
レントゲン(偏心投影)
MB、MB2の2本が根尖付近で合流
手技的にはかなり綺麗に行きましたが、感染の原因は顕微鏡でも見えない「細菌」
術者納得の治療でも、治ってくれるかは別問題・・・
歯科治療はベストを尽くして天命を待つ!\( ̄゜ ̄)
*来院される患者さんのどの歯も自分なりのベストを尽くしていますよ。
今後この歯も経過を見ていきたいと思います。
- Comments (Close): 0
- TrackBack (Close): 0
CRendodontist の全顎治療
- 2020年6月17日 09:17
- マニアックレジン | 歯内療法日記 | EEデンタル こだわり
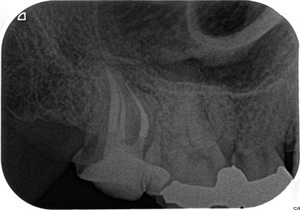
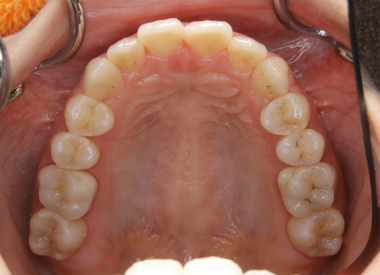
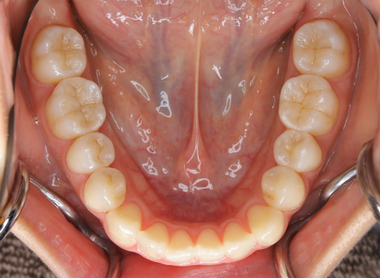
患者さんは30代女性
詰め物の下の虫歯が多いので詰め物(銀歯・レジン)を一度取り替えたい
との主訴で、全顎治療をさせてもらいました。
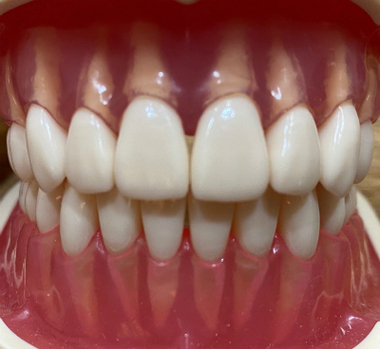
上顎
下顎
綺麗では!?
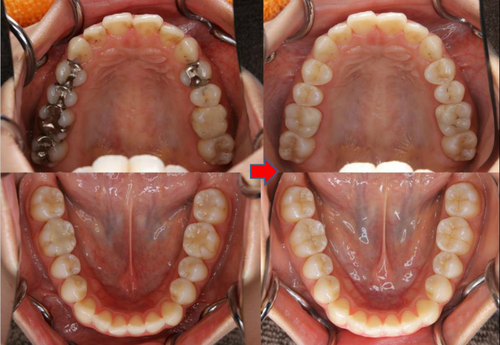
そう、これは【術後】の状態で、
【術前 ⇒ 術後】
レジン治療:20本
歯内療法:1本
セラミッククラウン:2本
右上6の歯茎の下深くに及ぶ虫歯の歯だけ神経の処置を行いました。
「レントゲン」
銀歯の下はことごとく虫歯になっております。。。
私は神経の治療の専門医ですが、レジンも専門なので、残せる神経は全てレジンで神経の保存
神経を取らなくてはいけない歯は、歯内療法専門医の技術で!
レジンの師匠、高橋先生命名の「CRendodontist」ですからね(笑)
矢印部分は外科的レジンを応用して隔壁を作ります。
あまり注目されませんが、根管治療時の「隔壁」って意外と技術が必要です。
この精密さによってリケージ(隙間からの細菌感染)の有無も関係してしまうと思っています。
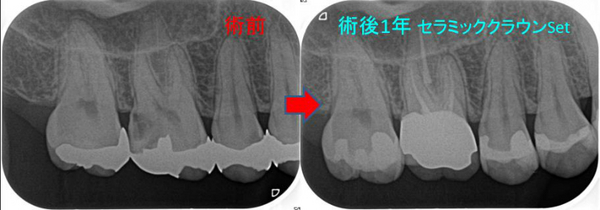
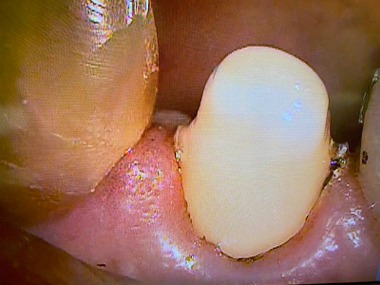
そして、仮歯で経過をみた後の今月セラミッククラウンSet
遠心はレジンマージンで処理
なかなか綺麗に治療で来たのではないでしょうか。
治療期間1年
遠い所お疲れさまでした!(^。^)
歯ブラシとフッ素洗口頑張ってくださいね!
- Comments (Close): 0
- TrackBack (Close): 0
痛みの出やすい人
- 2020年6月16日 09:07
- 歯内療法日記
根管治療を専門でやっていると感じるのですが、
痛みを感じやすい人、痛みかかえやすい人がおられます。
痛みというのは、人それぞれ感受性が違い同じ処置をしても
痛いという方、全く痛くない方がおられます。
特に痛みを抱えやすいのは男女比1:4で、女性に多いとされEEデンタルでも殆どが女性です。
非歯原性歯痛「エンド専門医に治せない歯痛」 セミナー
http://eedental.jp/ee_diary/2015/09/post-1241.html
2017年来院時
痛みが取れず1年以上根管治療を続けている歯
特に根尖病変はないのですが、痛みが続き毎回薬の交換をしているそう
痛みが色々な歯に出てきます。
右上7も急に痛みが出てしまい、患者さんと話し合った末、根管治療を行いました。
で、
今年に入ってから軽くズキズキする時がたまにある程度まで落ち着いてくれました。
歯の治療はブドウの房と同じようなもので、1本ずつ全てうまく言ってようやく結果が出ます。
特に女性で痛みに敏感な人は根管治療を行うのは要注意ですし、トラブルと長期化しやすいので注意してください。
- Comments (Close): 0
- TrackBack (Close): 0
ファイバーコアって、ホントにいいの!?
ネットの登場で一般の方でも容易に歯科情報を得ることが出来る時代です。
気になるのが「ファイバーコア」の記載
「ファイバーコア」とは【レジンコア】の中に『グラスファイバー』の芯棒を入れたものが「ファイバーコア」であり
棒が入っているか入っていないかで、「ファイバーコア」or【レジンコア】と名前が変わります。
ネットの情報では【メタルコア】、【レジンコア】に比べ「ファイバーコア」は優れているような書き方していますが・・・
ホントに!?
・ファイバーコアは歯を強化するのか!?
⇒ しません。
むしろファイバーコアを作る為の歯の切削の方が歯にとってはダメージな面もあります。
・ファイバーコアは歯根破折防止になるのか!?
⇒なりません。
ただしメタルコアより歯に対する大きなダメージは少ないとは言えます。
基本、私はあまり「ファイバーコア」を作りません。
だいたい9割ぐらいはレジンのみの【レジンコア】
前歯のフェルール(歯茎の上の健康な歯)がない場合の1割程度が「ファイバーコア」
メタルコアはわざわざ金属を使う必要はないと判断し、メタルコアは開業以来作っていません。
過去に「えっ!?自費治療だからファイバーコアでは!?」
と言われたことがありますが、それは昔の保険治療のルールね(笑)
また年に1人ぐらい土台はファイバーコアじゃないといけないと勘違いしている患者さんもおられますが、
じゃあ、ファイバー(芯棒)を入れる意味って「何」!?何か大きなメリットあるの!?と質問したいのですが、
歯の破折防止なども言われますが、ファイバーコアでも折れる時は折れます。
個人的にはファイバー云々の前に、
歯質の残存量と咬合の問題の方が破折に関しては大きなファクターだと思います。
物事には必ずメリット・デメリットの2つが存在しますが、
私はファイバーをいれることによるデメリットが非常に気になります。
1、ファイバーを入れるために健康な歯を削る
2、ファイバーに接着処理が必要(メンドクサイ)でこれをしないとレジンと密にくっ付いていないとされ、逆に中空構造となり土台の強度を下げます。
3、ファイバーコア用のレジンは1塊で詰める為レジンの重合収縮が非常に大きい(歯と土台の間に隙間が出来る)Cファクターの概念とか全無視!
私は重合収縮が気になるので、顕微鏡下でレジンを15回ぐらいに積層してコアを詰めます。
4、デュアルキュア用のボンディング材もレジンも深い所では光が届かない為、深い部分は固まっていないように思える
(過去に自分のやったものを3回外しましたが先の方はべちょべちょ不完全重合っぽかったです)
5、デュアルキュア用のレジンは製品に大きな気泡が多い(コアの中が空洞となり強度の問題に繋がる)メーカー出荷時に既に気泡が入っています。
5、間接法でファイバーコア行う場合、かなり工夫しないと根管への細菌感染のリスクがある。
レジンコアに比べてのファイバーのメリットは個人的には多少「しなる」ぐらいしか感じません ← 個人的なイメージです。
以上のことより私はデメリット面から考えて「レジンコア」で問題が出そうなケース以外は
わざわざファイバーなどは入れていません。
後、ファイバーと言っても色々あり
ある先生に中国製のメッチャ安い、怪しいファイバーもらいましたが、
「これ大丈夫なのか・・・!?」と不安に
個人的には、接着さえクリアーできれば、ファイバーより釣り竿の低弾性カーボン繊維の方が優れているんじゃないかと思います。
だって、今の釣り竿凄いですからね。
実際治療のステップが多ければそれだけエラーが出やすくなり、
レジンコアよりテクニカルエラーが出やすいのがファイバーコアであります。
先日治療させてもらった患者さん
ファイバーコアは入っていますが、歯質と隙間だらけ・・・
今にも抜けてきそうな状態です。
一度外して治療しなおしました。
健康な歯質が2壁あったのでファイバーは入れる必要なしと判断し「レジンコア」
「教科書」と【臨床(実際の治療)】は違います。机上の空論であることもあります。
棒1本で飛躍的に成功率、生存率が上がる訳ではありません。
メリットの裏にあるデメリットの面から材料や治療を選択することも私は重要だと考えますヽ( ̄▽ ̄)ノ
- Comments (Close): 0
- TrackBack (Close): 0
歯科の転院を繰り返す人ほど歯が無くなる事実
- 2020年6月10日 09:11
- 歯内療法日記
内科や皮膚科などに比べると、歯科の場合【転院】というのが多いと思われます。
内科や皮膚科と違い歯科の場合、
「診断 ⇒ 薬で治す」ではなく「診断 ⇒ 手で治す」になるので、
2つのステップが成功して初めて治癒の見込みが出てきます。
基本的に医者・歯科医師になる為の国家試験というのは、頭の知識量を見る試験であり
手先の器用さ不器用さというのは一切関係ありません。
*大学時代、不器用な学生に教授が「キミは国家試験が受かっても臨床(治療)をやるな!」と説教していましたが(笑)
するとやはり、診断は合っていても、施術がうまく行かないケース出てきてしまい、
痛みや腫れが続いたり、思うように咬めないなどの不満・不信感が出てきてしまい、
「他の歯科医院で一度診てもらおう」となってきてしまいます。
この理由の1つに歯科医師の患者さんへの説明不足という点もあるかと思います。。。
ただ、この転院も善し悪しで、
歯科の場合、全ての歯科医師が同じ基準で治療をしている訳ではありません。
A先生が処置を行い「まぁ大丈夫だろう」と思っていた歯でも
B先生は「これは良くない、再治療が必要」というケースはざらにあります。
特に多いのは「クラウン・インレーの不適」「レジンの変色」「根の治療(根管治療)」
クラウンやレジンはやり直しによるダメージはそこまで大きくないのですが、
処置したことにより抜歯になる可能性があるのが【根管治療】
・症状がなく、うっすらレントゲンで影が見える歯
・ガッタパチャーの入りが悪い
・大昔に治療した歯
などの理由で再治療を提案され、痛みが無かったのに治療してから痛みが出始めた。
というケースは珍しくありません。
個人的には、治療を行い10年以上経過した病変のない歯は下手に根管治療しない方がいいと思っています。
治療したことにより「非原性歯痛」を起こしたりと・・・
*特に痛みの問題は女性に多く見られ、細菌感染に配慮していない根管治療でこの問題は起こります。
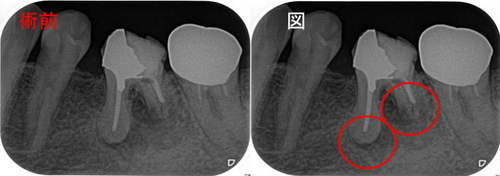
今回のケース、40代の男性患者さん
遠心根に歯根吸収が見られ病変も見られ、治療をしていても腫れが収まらないという歯
病変2つに歯根吸収・・・
近心にも病変があるのですが、遠心根のみ治療しているようです。
この歯、頑張って残す治療をしてくれていますが、
ガンガンインプラント歯科医院では有無を言わさず抜歯になりそうな歯で、抜歯も1つの選択肢だとは思います。
ただ、患者さんは何とか自分の歯を残したい。
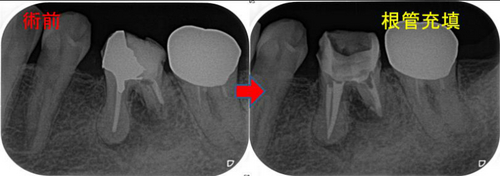
難しい根管治療であることを説明し、根管治療スタート
激細に細くなっていた手ずかずであった根管(MB)を探し、
吸収が見られる、遠心根は2根が癒合した形態でその部分を綺麗に掃除し、
2回目の来院時には腫れや痛みも無くなり、
3回目の治療時に根管充填(遠心根:MTA根管充填)
MBとMLはイスムスで繋がっており、根尖で主根管も合流するタイプの根尖
*この場合MLから根管充填するとMBの根管充填がラクになります。
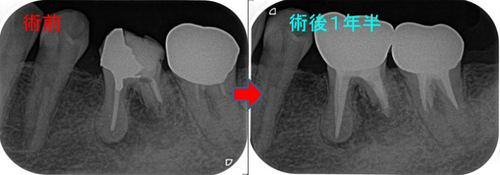
補綴終了後
腫れは症状もなく、 だいぶ骨も出来てきてくれています。
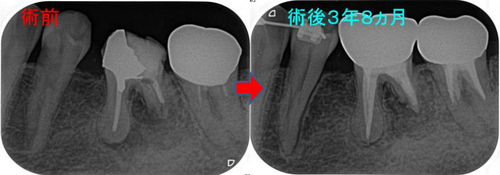
治療後3年8ヵ月
腫れも一切出ていませんし、過去のレントゲンに比べるとだいぶいい感じ!
ただ転院した場合、これだけ良くなってきていると知らない先生は
「この歯抜歯した方がいい」
と判断するかもしれません。
これは歯科の世界では全く不思議ではありません。
私は揺れもなく、症状もない使えている歯であれば残す方向で考えますが、
以前、インプラントの先生に「先生(私)は歯を残しすぎ」と基準値の差を指摘されました。
先の患者さんの右上も前の先生がトライセクションを行った右上6
所見的にはコア・クラウンは不適、歯槽骨も減っているなどから
「再治療」or「抜歯」という判断かもしれません。
が、
私的には腫れもないし、使えているのなら持つまで使ったら!?
言葉は悪いですが、「問題の先延ばし」です。
*これでもうまく行けば10年ぐらい使えることもあります。ただ、積極的に強く咬むのは推奨できませんが・・・
**先延ばししちゃあ駄目なケースも当然ありますよ。
患者さんが望むのは多少悪くても「歯の保存」です。
一方、歯科医師が求めるのは教科書通りの完璧な治療です。
つまり求める基準が施術する側、施術を受ける側で異なるのです。
また個人的なイメージですが、
歯科治療は7~8割治せる先生は相当上手な先生だと思います。
残念ながら10割治せるという先生は存在しません。
いたら、天才かウソつきのどちらかです(笑)
日本の根管治療の成功率40~50%ぐらいに照らし合わせると分かると思いますが、
歯科治療って教科書通りの方針をたてても、うまく行かないことも多いことを知っておいてください。
特に治療計画が多岐に渡ると全ての治療が成功して理想形になる為、相当ハードルが高くなります。
どうしてもうまく行かないと次の先生となってしまいますが、
次の先生が今の先生より上手な保証はどこにもなく、むしろ積極的に抜く先生であれば・・・
*転院先の先生は歯の保存が得意な先生なのか、無くなった歯を作るのが上手な先生なのかは必ず調べるべきです。
【転院】は患者さんの権利ですが、転院する際はくれぐれも慎重にね!( ´ 3`)
- Comments (Close): 0
- TrackBack (Close): 0
根管治療の美しさにこだわる
- 2020年6月 5日 09:04
- 歯内療法日記 | EEデンタル こだわり
かなりマニアな世界になりますが、
根管治療にも綺麗・完成度というものにもこだわっております。
と言ってもこれは術者の自己満足で、根管治療の成否は細菌感染の有無ですから、
GPが綺麗に入っても治らないケースもあります(汗)
ただ、歯内療法専門医としてはここはこだわるべき点だと思っています。
今回の患者さんは、昔から診させて頂いている患者さんで
第二大臼歯を仮歯まで入れ様子をみていたのですが、痛みが出てしまった為
抜髄(神経を取る)を1回法で行いました。
根充後のレントゲンを見て1人で( ̄ー ̄)ニヤリッ
狙い通りの根管充填ができました!
と同時に「7」の部分はこう見えるのね!と、初ケース
*キーワード「7」
たぶん、このレントゲン見て「おっ!」と思われる方は相当マニアな人だと思います(笑)
実はこの歯 難易度が高めで攻め方を間違えると・・・
かなりドツボる複雑な根管でした。
第2大臼歯は神経管のパターンが非常に複雑で、教科書的な3本(MB,DB,P根)ではないことがよくあります。
私の経験では神経管が少ない人では1本、多い人では6本出てきたこともあります。
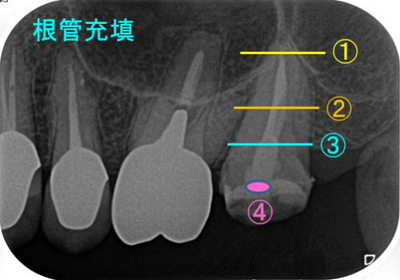
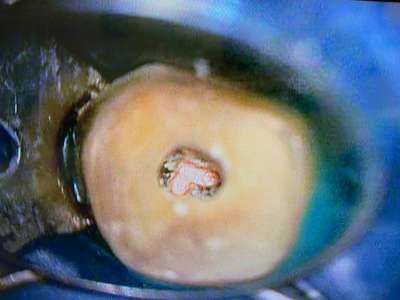
今回の歯は、
上のレントゲン図①の根尖部
根尖は2根が癒合したような数字の「1」のような形態
②根中央部
3根が癒合した数字の「7」のような形状
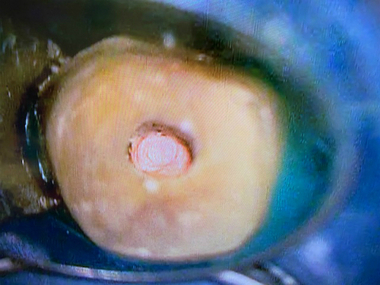
③根管口部
入り口は1つの大きな穴でした。
*この辺りは、石灰化物が沢山出てきました。
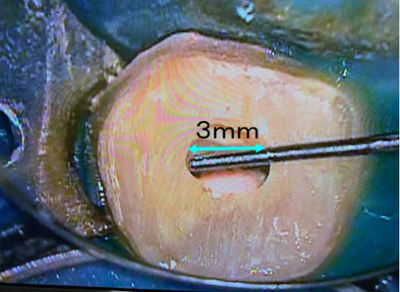
今回のケースも
3mmの穴からアプローチし根管治療後にレジンコアまで1回で治療を行いました。
今はこのような根管アプローチが世界的にもトレンドになりつつありメーカーからも
切削を最小限に抑えるようなTruNatomyなどが世界企業からも販売されています。
https://www.dentsplysirona.com/ja-jp/explore/endodontics/trunatomy.html
ただ、小さな穴からの治療は、かなり難易度の高い治療法になってしまうので専門医でも賛否両論あります。
追記:今日も1ケース小さな穴から根管治療してトラブルにあった患者さんの根管治療がありました。
先生を探すポイントは、 顕微鏡下でなるべくこの治療を沢山やっている先生にお願いした方が無難です。
話を今回の歯に戻して、
神経管が非常に複雑だったのはストローのような管が3本存在するのではなく
入り口は体の防御反応でできた石灰化物ゾーンがあり、(石灰化物をファイルで下に押し込まないように)
そこをクリアーにすると神経管が途中3つに分岐しまた途中から2本(DB根がMB根)が合流
更に下の部分からはM根とP根が縦長につながり根尖はイスムスを含む2つ存在していました。
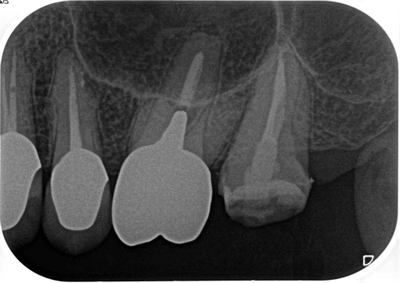
レントゲン
②の部分は数字の「7」ですから、ガッタパチャーの濃い部分と薄い部分が存在します。
(樋状根の根管充填後に似ています)
レントゲンを撮らないと分からない部分で術者の自己満足的な部分ではありますが、
こういう治療が出来るとその日1日はハッピーな気分で過ごせます(・∀・)ニヤニヤ
- Comments (Close): 0
- TrackBack (Close): 0
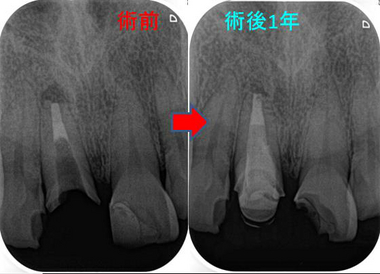
メタルコアごとクラウンが取れる理由
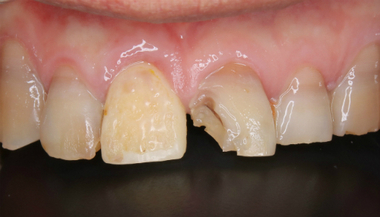
患者さんは50代男性
前歯の被せが土台ごと外れてきたとのこと
レントゲンを撮ると
歯茎の上には健康な歯はなく根の先に根尖病変、また歯根吸収も見られます。
患者さんは残す方向で治療をしたいとのこと
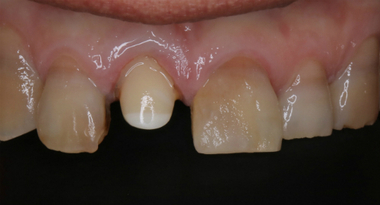
治療を開始すし、残っている汚れ&セメント&虫歯を除去していくと
*青い線がヒビ(クラック)
あぁ。。。
金属の土台毎抜けてくるのは、
このようにフェルールがなくクラックが入った歯が多い気がします。
*歯根が正常な時は「O」の字、クラックが入ると「C」の字になり土台が緩みます。
またこのようなケースは上の前歯にたまに見られます。
後、今回のように土台毎抜けてきた歯は再びくっ付けない方がいいです。(歯が折れる原因になります)
歯というのは下の前歯が上の前歯の裏に隠れるように生えています。
横から見ると
つまり【下の歯は押す側(攻撃)】、【上の歯は押される側(防御)】
押される側(防御側)が限界に達すると上の歯にトラブルが起こりやすくなります。
このような前歯がダメージを受けるケースは
1、50代以上の患者さんに多い
2、前歯で歯軋りをする人
3、奥歯の治療が多い人
奥歯の治療をすると必ず噛み合わせは下がります。
⇒奥の噛み合わせが下がるとその負担は前歯に移行し、最終的には上の前歯が負担を受けてしまいます。
*土台毎抜けるには抜けるなりの理由があります。
今回の患者さんも1,2、3全てが合致し・・・
患者さんには、抜歯するか!?
ただ骨の方に所見がないので、やるだけやってみるか!?
と
説明し、出来るなら保存にトライしたいとのことで
1回法で仮歯まで制作
根尖は大きく開いていた為、「MTAプラス」を使用
患者さんに咬合のことを説明し仮歯は強く当てないように配慮
していたのですが・・・
前歯の治療から4か月後に電話があり
「土台から抜けてきた・・・」
見せてもらうと
前回の破折線に沿って唇側の歯が折れている・・・
また患者さんと相談して、こんなケースあるけどやってみます!?
http://eedental.jp/ee_diary/2019/03/-per.html
注意:【外科的レジン】今の教科書的な方法ではありませんのであしからず。
「残せるのであればと、トライさせてもらいたい」とのことで
また縁下(骨辺縁)からレジンでビルドアップしてファイバーコアを立て
仮歯を入れ経過観察
*私はフェルール(歯茎の上の歯)のない前歯にはファイバーを入れますが、フェルールがあればファイバーは入れません。
後、大臼歯はフェルールが無くてもファイバーは入れません、噛み合わせのベクトルの問題だと考えています。
このまま半年以上様子をみますと説明し、経過観察
していたのですが・・・
また電話がかかってきて、
「先生今度は隣の歯が割れました・・・」
これも夜間の歯軋りによるものだと考えられます。
とりあえず、レントゲンを撮ると
仮歯の歯は良い感じで根尖病変も治ってきてくれています。
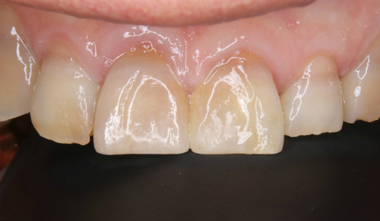
割れた歯はレジンで修復
C色なので色はカラーステインを使って作りました(笑)
ブラウン、ラベンダー、ホワイト、グレーステイン
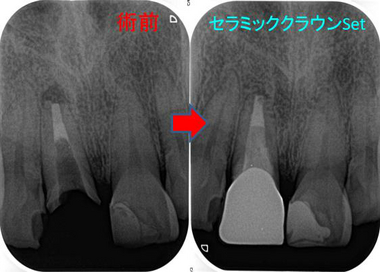
で、仮歯で生活しながら様子をみて治療から1年3か月
問題のないことを仮歯で確認してようやくセラミッククラウンSet
レントゲン
綺麗に修復することができました!ヾ(・c_・ ) ノ
今回は下の歯の突き上げの影響で起こった問題であったので、下の歯を少し削らしてもらい
治療した歯に強く噛み合わせが行かないように配慮させてもらいました。
*2年おきぐらいに噛み合わせの治療性は必要とも説明
個人的には、クラックの保存はあまりうまく行くイメージがないのですが、
外科的レジンは患者さんがきちんと歯磨きだけしてくれれば比較的予後は良い気がしています。
先日も問い合わせがありましたが、
「外科的レジン」手間のかかる方法ですしメジャーな治療になることはないでしょうね(笑)
- Comments (Close): 0
- TrackBack (Close): 0
根管治療で起こりやすい非原性歯痛
- 2020年6月 3日 09:04
- 歯内療法日記
患者さんは40代女性
症状が無かった左上6を治療した後痛みが出てしまい、
神経の治療を行いクラウンまで入れたが痛みが取れない。
かかりつけの先生には治療の限界と伝えられ、
抜く前に何とか出来ないかとEEデンタルへ
受診時の症状は
・噛むと痛い
・ジワジワ痛む
・温かいものでしばらく痛みが持続する
・冷たいものでもたまに痛む
・時々ズ~ンと痛いときがある
・フロスなどを通すと一過性だが痛い
とのこと
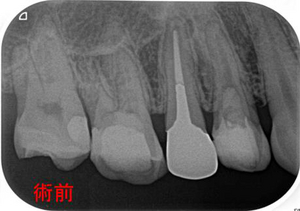
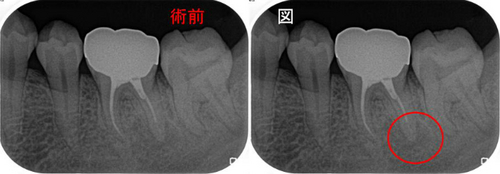
レントゲンを撮ると
前の先生も頑張って何回か根管治療をした痕が見られます。
根の先に炎症所見はなし、しいていえば黄色〇の部分に隙間が見られますが、
比較的綺麗な治療がしてあります。
次にCBCTを取るとMB2(4本目の神経管)がありそうな雰囲気
患者さんには、痛みが取れるかはやってみないと分からないが
経験上、治療後劇的に痛みが取れるということはまずないこと、
痛みが取れる場合でも3~6か月後に症状が緩和されることが多い
非原性歯痛のような痛みを脳が記録していまっている場合は専門の医療機関を改めて受診する必要があること
を説明して根管治療スタート
1回目に全ての人工物を除去して徹底的に洗浄
そこから、1カ月おきに来院してもらい経過観察
治療3回目
レントゲン的には変わった所見なし
痛みは取れておらず、治療後5日間ぐらいは痛みがないが
その後元のように痛む、歯ブラシが当たったりすると痛い
顔を洗った際にも痛い
定期的に来院してもらいますが、やるのはインタビューとNCでの簡単な洗浄のみ
ファイルでゴリゴリ根管を削ることはしません。
*根尖を削る=刺激を与える になると考えているので
治療半年後の6回目
半年経過しても病変様の所見が現れないのですが、
痛みは取れないので、今回のケースは非原性歯痛による痛みの可能性が高いと判断して
井川先生の病院に紹介状を書き、井川先生の所で治療スタート
井川先生の所で治療を開始して半年後(根管治療スタートから1年)、
痛みは落ち着いてきている傾向がありとりあえず根管充填してくれと来院
根管充填(狙ってショート根管充填、オーバーさせると痛みが出やすいので)
症状を聞くと、痛みはまだあるが痛みのない時間は増えてきている
歯に物が当たるとまだ痛いとのことで、この状態で咬合させるのはまだ早いと判断し
仮歯はもう少し経過をみてからとしました。
*変に急ぐとまた痛みがぶり返すことがあるので
そこから3カ月後の治療開始から1年4カ月
咬むと違和感がある程度まで痛みが減ったので、仮歯をSet
そこから更に4か月後(治療開始から1年8ヵ月)
普通にしている時の痛みは無くなり、咬めている
触ると多少の違和感がある
とりあえず、もうしばらく仮歯で様子をみようと話
更に4か月後
「痛みは殆どなく何でも食べられる!」という所まで改善し
治療から2年後
ようやくクラウンSet
長いこと遠い所から通院お疲れさまでした。
何とか抜かずに保存させることが出来ました!(^。^)
根管治療は歯科治療の中でもトラブルの多い治療の代表格です。
このように稀ですが、根管治療から長期に痛みに悩まされてしまうケースもあります。
今回も井川先生のお力あっての歯の保存となりました。
http://eedental.jp/ee_diary/2016/03/post-1351.html
患者さんへ、
根管治療トラブルや歯の長期保存にに関しては歯内療法専門医を探してみてください。
*根管治療は治療中でも転院は可能です。
後、
開業医の先生も4カ月以上痛みの引かない歯に関しては、歯内療法専門医の意見を聞いた方がいいと思います。
*毎回数百円の保険根管治療費で無理に患者さんを抱える必要はありません、近くの歯内療法専門医に丸投げでいいと思います。
前にも書きましたが、
「歯内療法専門医を紹介できる」というのもエンドの治療技術の1つだと思います。
以上、年に数件ある非原性歯痛ケースでした。
- Comments (Close): 0
- TrackBack (Close): 0
根管治療後の仮歯の寿命は何年!?
- 2020年6月 2日 09:07
- 歯内療法日記 | EEデンタル こだわり
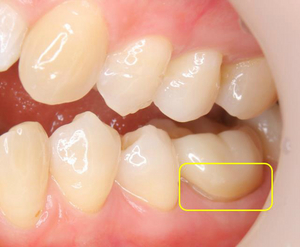
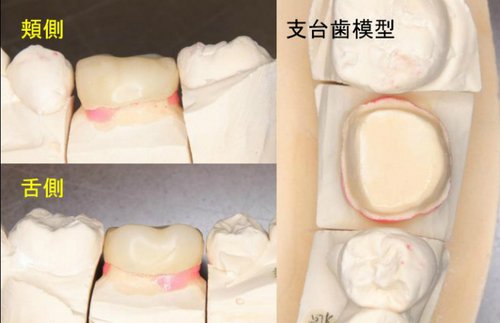
スタッフの奥歯に根尖病変があり、違和感が強いとのこと
レントゲン・CBCTで確認すると結構大きめの根尖病変が確認できます。
空き時間を使って、2回法で根管治療から土台+仮歯まで
遠心根は2根が癒合した形状で、1本の神経管は手付かずの状態
遠心根の根尖は広く開いていた為MTAで根管充填!
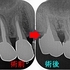
レントゲンで経過観察
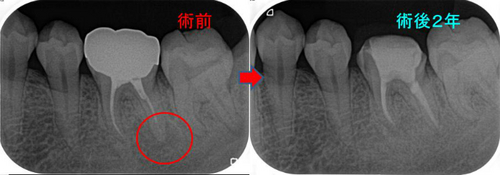
4か月後には症状も無くなり骨もだいぶ出来てきてくれています。
で、仮歯のまま
2年経過 レントゲンでチェック
かなり良い感じで治り骨もばっちりできています!
個人的な意見ですが、
仮歯は基本的に暫間的なもので【即時重合レジン】で作る一般的な仮歯の場合:目安は1年
仮歯の材料にもより金属の仮歯などは3~6年ぐらい使用することもあります。
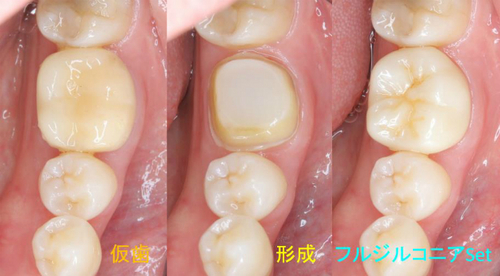
次にフルジルコニアクラウンの作成に
最近奥歯は患者さんに了承を得て、縁上マージンで仕上げることも多くなりました。
フルクラウンですが、別名5/5冠
側面:マージン下にはエナメル質が残るような状態に。
縁下マージン、審美性のメリット以外には個人的にはあまりメリットが見えません。
というか縁下マージンは治療難度が格段に上がってしまい、不適合クラウンが多い気がします。
*削るのも歯茎の中、型取りも歯茎をどけて、石膏模型も精密なトリミングが必要など
歯茎に中に継ぎ目を隠すので患者さんからしたら、適合の善し悪しは闇の中です。
*レントゲンや、顕微鏡でのチェックで段差はすぐに分かります。
縁上にすれば。、仮歯を作業用模型に合わせた所
縁下に比べ段差を少なくすることができます。
ただこれは審美的な問題が出てしまう為、前歯には使用できない方法にはなってしまいます。
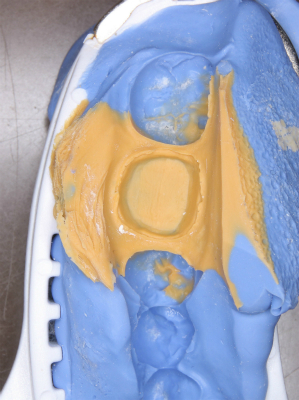
今回、単冠だったので【咬合印象】
http://eedental.jp/ee_diary/2019/07/post-1931.html
時代は口腔内スキャナー+CAD/CAMなんですが、EEデンタルではアナログな方法でやっております。
*こちらの方が融通が色々利くので
以上、仮歯で2年は超レアケースでした(笑)
- Comments (Close): 0
- TrackBack (Close): 0
- Newer: 歯内療法日記: 2020年7月
- Older: 歯内療法日記: 2020年5月
Home> 歯内療法日記: 2020年6月アーカイブ
- 購読
- Powerd By