Home> Archives > 2021年11月アーカイブ
2021年11月アーカイブ
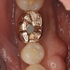
親知らずの影響で歯茎の下の虫歯+咬合性外傷で神経が死んだ
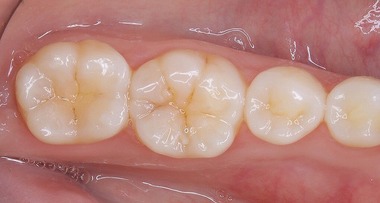
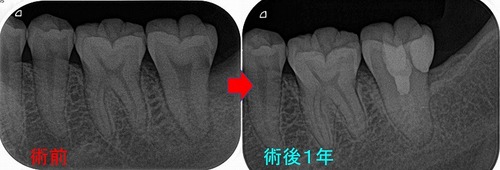
まずは術後1年
どこを治したのか!?
自分も分かりませんでした(笑)
患者さんは20代女性
2カ月前に親知らずを抜歯し、その際に第2大臼歯に虫歯があると指摘される。
最近寝る前になると痛みが出ており、今は歯が浮いているような感じがある。
近医では神経除去後にクラウンにする治療が必要と言われた。
本人はなるべくクラウンにしたくない。。。
とのことで、EEデンタルへ
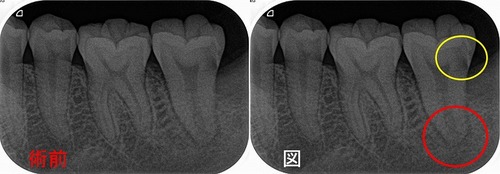
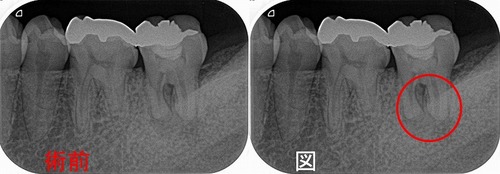
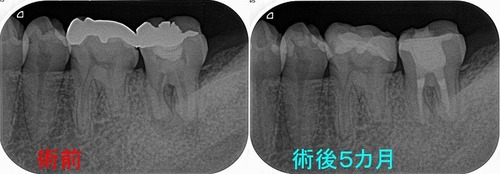
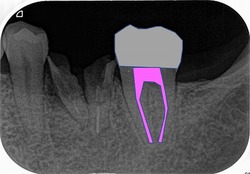
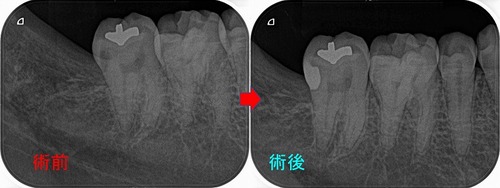
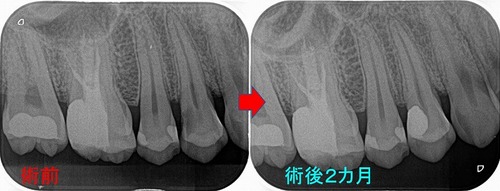
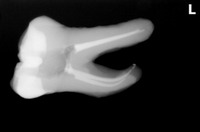
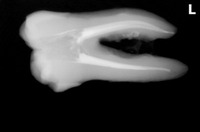
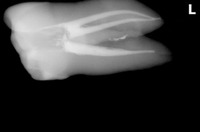
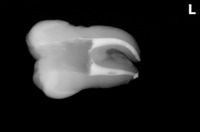
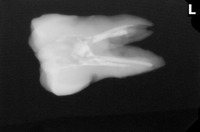
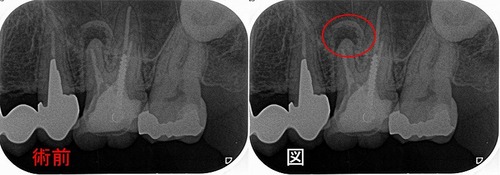
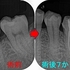
レントゲンを撮ると、
かなり大きな虫歯+オープンバイト(奥歯しか当たっていない嚙み合わせ)による咬合性外傷とも思える神経の死+歯根膜腔の拡大
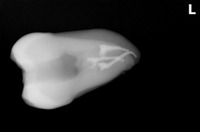
その後、CBCTで精査すると、
樋状根、根尖病変+歯根吸収にも思える大きな根尖口
見るからにこれは治療難度がかなり高い。。。
患者さんには近医の先生の治療方針が教科書的でセオリーであることを説明
かなり手間をかければレジンでの治療も可能だが、それよりまず歯が残せるか!?
というかなり難しい状況であることを説明
とりあえず残す方向で1回法にて治療を行うことに、
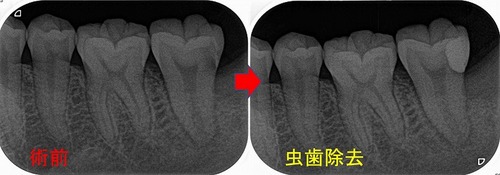
まずは、先日も書いたような歯茎の下の虫歯治療
綺麗にカリエス除去+レジン充填が出来ました。
参考:親知らず周りに食べカスが詰まりやすい人は要注意 - EE DENTAL_Blog
さて、ここから咬む面に3mmの穴を開け根管治療
樋状根だったのですが、歯の成長途中で神経が死んだかのようにかなり広い歯髄腔
術前時に患者さんにはMTAの使用する可能性が高いことを説明していたので、
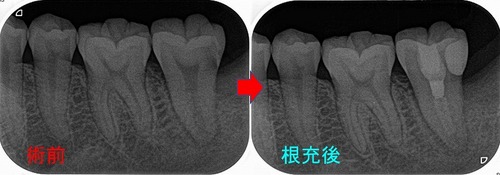
開いた根尖にMTAプラスで根管充填、その後3mmの穴を埋めるようにレジン充填
話は反れますが、
3mmの穴からのコンサバティブエンドアプローチの実習を来年行う予定ですが、
年明けにでもやり方のHow toスライドを作らねば・・・
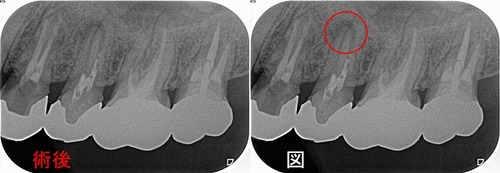
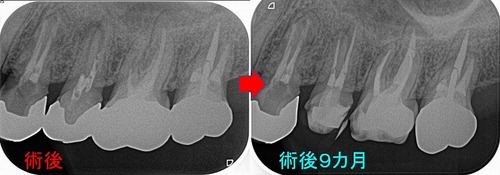
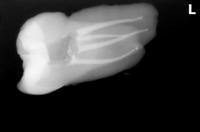
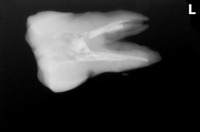
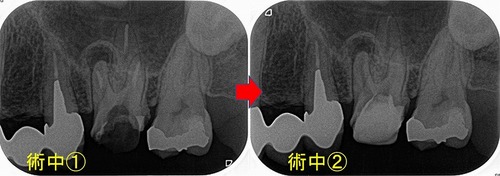
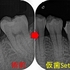
術後のレントゲン
1回法:2時間半
若いので髄角の張り出しが大きかったです。
追記:似たようなケースの治療動画
年に1本ぐらい同じことしていますね(笑)
ここから経過観察
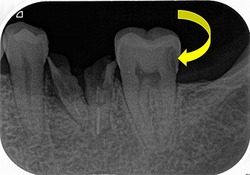
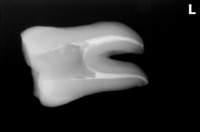
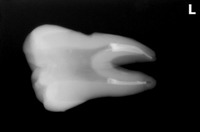
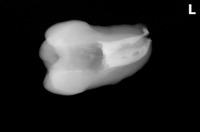
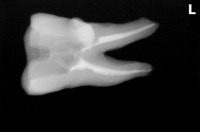
1年後の来院時 【治療をしたのは写真一番左の歯】
痛みや違和感はなく、問題はないとのこと
レントゲン
連続する綺麗な歯根膜に戻ってくれています。
*根充剤は樋状根だった為、MTAプラスを使用しましたがこのMTAは造影性が低く、断髄したようなレントゲン所見ですが根充剤はきちんと入れています。
患者さんには「他院で何か言われたら、このまま触らないようにしておいて」と説明
かなり難易度の高い歯でしたが無事歯の保存の方が出来ました!
患者さんも喜んでくれて一安心。
今回のケース、個人的には完全にまぐれだと思いますので、
同じケースで来院されてもの再現性はゼロですのであしからず・・・( ̄ー ̄;)
- Comments (Close): 0
- TrackBack (Close): 0
抜歯宣告をされた第2大臼歯
- 2021年11月27日 09:05
- 歯内療法日記
患者さんは40代女性
ずっと違和感があり、歯茎からは膿が出てくる。
近所の歯科医院の先生には「抜歯」と言われたとのこと。
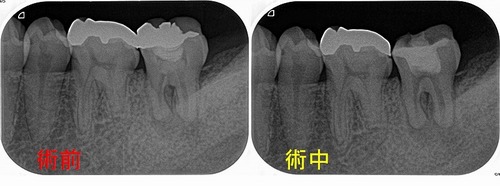
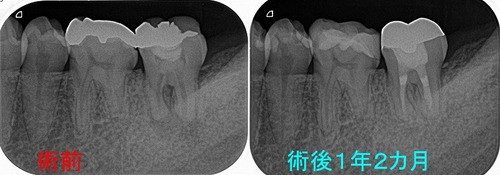
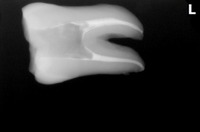
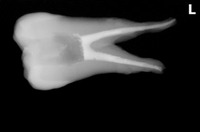
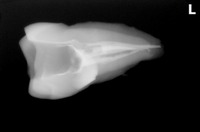
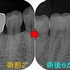
レントゲンを撮ると、
過去に頑張った治療痕が見られ、結構太く根管内を削っているようです。
根分岐部(根と根の間)の骨も溶けているような根尖病変が見られますが、
たぶん前の先生もお手上げ状態で根管充填材は何も入れてないようです。
患者さんに先生が言うように残すには難しい状態だが歯を残す為に治療をトライしてみるか!?尋ね
患者さんの了解を頂き、根管治療スタート
予想通り、過去に治療で根管内は何も充填されておらず、かなり太く削られていましたが根管内はかなり汚れた状態
とりあえず1回目の治療で中を徹底的に洗浄し
3週間後の治療2回目
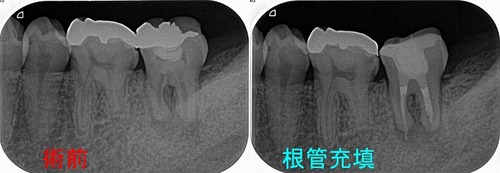
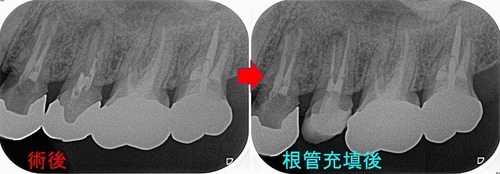
歯茎の膿も無くなり、痛みなどもない状態になったので根管充填+レジンコア
根の先が大きく開いていたのでMTAを使用
*近心根多少オーバー、遠心根はボイド
でも、私はこのぐらいは全く気にしません!あまり結果に大きな影響はないと考えています。
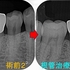
その後経過観察で5か月後
だいぶ骨が出来てきてくれています!
(外に出たMTAは吸収されているようです)
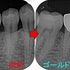
腫れや、痛みもないことよりゴールドアンレーSet
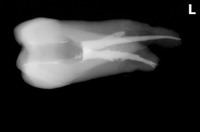
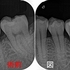
1年予後のレントゲン
不快症状も一切なく問題なく嚙めているとのこと、
レントゲンもかなり良い感じで骨が出来てくれています!
下顎の第2大臼歯は非常に複雑な神経管をしていることがあり予後の悪い歯です。
また根管治療は治療出来る回数が2~3回でその次は抜歯となります。
今回の患者さんも先生に抜歯宣告をされ、自分で何とか残す方法はないかネットで調べ
歯内療法専門医がいることを知り、県内から来院されました。
基本的に今の歯科の世界は「歯内療法専門医」というものはそこまで認知されておらず、
口腔外科医のように市民権を得ていません。
*歯内療法専門医の対応や取り決めがないことにも問題があるとは思いますが・・・
また田舎だと歯内療法を専門に扱う先生がいることを知らない先生もおられます。
(特に大都市でないと専門医はいないので仕方がないことかもしれません)
日本は保険治療が充実している為、近所の医院での治療が一般的ですが、
歯ほど取り返しがつかない分野もないので、上手な先生がおられれば多少の移動時間は目をつぶった方がいいと思います。
因みに私は極々普通の専門医レベルです(笑)
- Comments (Close): 0
- TrackBack (Close): 0
3mmと17mmのミラーを使用した虫歯チェック
- 2021年11月26日 09:18
- EEデンタル こだわり
2015年に顕微鏡学会で発表させて頂いた動画出てきました。
2枚の鏡を使用して虫歯のチェックをしています。
- Comments (Close): 0
- TrackBack (Close): 0
親知らず周りに食べカスが詰まりやすい人は要注意
- 2021年11月24日 09:08
- EEデンタル こだわり
患者さんは40代男性
以前横向きに生えていた親知らずの影響で
第2大臼歯の遠心麺に虫歯が出来てしまっています。
この部位の虫歯は一番歯科医師が治療しにくい場所の虫歯で非常に予後が悪いです・・・
一般的な方法で言うと、咬合面からアプローチして「インレー(アンレー)」
ただ、この方法健康な場所を犠牲にする割にはミラーテクニックがないと
見えないブラインド操作がかなり多くなるので、虫歯を残したままの治療が多くなってしまいます。
*ミラーテクニック:鏡に映しながら削る方法(鏡に映すと上下反転・左右逆転現象が起こるので慣れが必要)
2番目の方法は比較的虫歯が大きいので、
神経を取り大きく削りクラウンで修復する方法
この方法も第2大臼歯ということで根管治療の難易度も高く
隔壁という、壁を作る手間も増え予後が良い方法とは言いにくいです。
患者さん的に見れば
こんな感じで、反対側から削ればいいのでは!?と思われるはずです。
そう、このシンプルな発想!非常に大切で、
錦部製作所の
EENOスフィア・EENOボール形状 | 歯科器具職人|究極の超音波スケーラー用チップでのスケーリング (nishikibe.co.jp)
という道具で治療をする訳ですが、
この方法もある部分に虫歯の取り残しが出やすくなるので、
私はう蝕検知液+ダブルミラーで虫歯のチェックを行い
2枚の鏡で合わせ鏡の原理を使用
(*むか~し、顕微鏡学会で報告した覚えがあるのですが動画探せれば後日アップします)
追記:動画YouTubeにUPしました。
この方法は、こんな感じで穴の上の部分に虫歯の取り残しが多くなりますので
17mmと3mmの鏡を使用してチェックします。
で、削った所にはレジンを充填!
神経手前まで虫歯が広がっていましたが、何とか歯髄の保存ができました。
以上、全く一般的な方法ではない虫歯治療の1例でした。
こんな方法もあると知っているだけでも歯科医院選びは変わってくると思います。
自分の歯を長持ちさせたければなるべく大きく削らない方法がベターです。
先日も同じような虫歯を治したいと他県から医科の先生が来院されましたが、
ネットで病院を探す時代だなと感じます(・ε ・)
- Comments (Close): 0
- TrackBack (Close): 0
根尖病変が見えなくても違和感の強い歯
- 2021年11月23日 09:08
- 歯内療法日記
患者さんは50代女性
ズ~ンとしか違和感を絶えず感じているとのこと
レントゲンを撮らせてもらうと
第2小臼歯(5番)に根尖病変があるので、この歯の治療を計画し
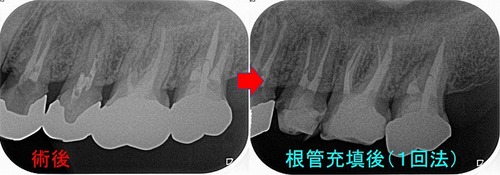
1回法にて、2つの根管を探し根尖まで根管充填
たぶん前の先生も手こずったんでしょうね、歯の中にはビタペックスが入っていました。
ビタペックス:乳歯に詰めるカルシューム系の材料
ビタペックスを使った為か、覆髄しかたのように歯髄は石灰化しておりました。
その後、他の問題ある歯を治療していき経過をみていきましたが、
左上の違和感はのこったまま。。。
1本奥の第一大臼歯
歯茎の下の大きな虫歯を隠すようにレジンが詰めてあったので
根尖病変はないのですが、根管治療からやり治すことになり、
1回法にて根管充填+レジン充填まで、
殆ど手づかずの頬側の3つの神経管を見つけ出し掃除を行いました。
その後コロナの影響もあり、4か月後に久しぶりに来院されたので話を聞くと
「前回の治療後すぐに不思議なほど症状は無くなった」とのこと
レントゲンを撮らせてもらうと
最初に治療した第2小臼歯の根尖病変も綺麗に治ってきてくれています。
ただ、第一大臼歯の治療後すぐに違和感が消えたとなると今回の症状は
第一大臼歯が出していた問題なのかな!?とも思えます。
根管治療は0.1mm単位での治療ですので歯科治療の中でもかなり繊細な治療です。
それが故に術前のように先まで掃除出来なかったり、神経管を見逃したりしてしまいます。
歯科治療の中でも特に難しいんですよ、根管治療って。。。
ただ、やり方さえ覚えれば抜髄はすんなり根尖まで治療は可能です。
第1回「超実習型エンドハンズオン」 無事終了! - EE DENTAL_Blog
第2回「超実習型エンドハンズオン」終了! - EE DENTAL_Blog
第3回 超実習型エンドセミナー 無事終了 - EE DENTAL_Blog
*セミナーに参加して頂いた先生方がたまたま上手なのかもしれませんが・・・
今回のように根尖病変が無くても違和感を出すということは極々たまにあるので
違和感の治療というのは怪しい歯から1本ずつ潰していくしかないのが現状です。
大きな虫歯が原因で治療をさせてもらい結果違和感が取れ一安心です(^―^)
- Comments (Close): 0
- TrackBack (Close): 0
わざと虫歯を残す治療法「シールドレストレーション」
- 2021年11月19日 09:00
- 歯内療法日記 | EEデンタル こだわり
患者さんは40代男性
昔からEEデンタルへ来て頂いている方で当院の治療方針をよく熟知している方
ただ、この方、非常に虫歯になりやすい体質で、
今回は何かちょっと右上がおかしいと来院されました。
口の中を裸眼で覗いても特にはおかしくないように見えたのですが・・・
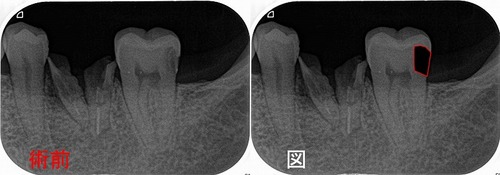
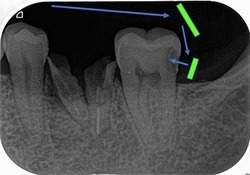
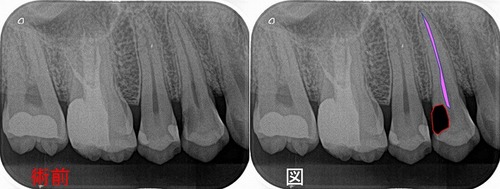
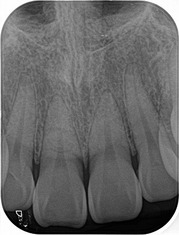
レントゲン
歯と歯の歯茎よりから虫歯になってしまっております。
この部位からの虫歯は発見が非常に難しく、レントゲンでの審査が有効になります。
ピンクの線が神経で、黒い部分が虫歯。
ただ、虫歯がレントゲンより一周り~2周り大きいのが現実
つまり通常の虫歯治療を行うと、確実に神経を取る治療に・・・
ただ、残したいですよね神経!
因みに、この患者さんの最初の来院(11年前)の目的は「神経を残したい」でした。
患者さんには、とりあえず神経保存の方向での治療を行うことを説明
私の神経保存の条件は臨床症状がない(痛む、温かいもので凍みる)です。
幸い軽い違和感を感じる程度だったので、
この場合、私は「シールドレストレーション」 or 「AIPC」
という間接覆髄系の術式を選択し患者さんに説明
最近はあまり直接覆髄はしません。
理由は直接覆髄法は間接覆髄法に比べ成功率が低いから。
例えば、今回虫歯を多少残しても10年神経が保存できたら、
10年神経を取る治療を先延ばしにできます。
「歯を残すことを専門」にしてきて歯を長持ちさせる方法は
①できるだけ神経を取る処置をしない
②健康な神経を取るのはできるだけ先延ばしにする
この2がポイントです。
覆髄系の勉強は、
泉先生の「治る歯髄 治らない歯髄」という本が素晴らしいです!
歯学書ドットコム | 治る歯髄 治らない歯髄 (quint-j.co.jp)
患者さん向けに怖いことをいうと、
虫歯除去というのは術者の匙加減で
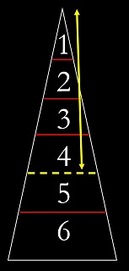
虫歯は6層構造といのが今の考え方で
虫歯菌が多い>>>>>>虫歯菌が少ない に分かれます。
菌の多い上から4層目まで除去しましょう!
というかなりざっくりとした基準がありますが、これもどこまで信頼できる基準なのか!?
またやっている歯科医師はどこが2層目なのかどこから4層目と5層目の分かれ目かなどは全く分かっておりません。
じゃあ歯科医師は何を基準に虫歯を取っているのか!?
答え、歯の固さ
*柔らかい所=虫歯 固い所=健康
そう、かなりアナログな方法でアナログ故の個人差・技術差も出やすいものなのです。
今の歯科材料で虫歯除去使えるものは、
『う蝕検知液』(虫歯の部分を済め出す液)は4層目まで染まるとされています。
ですので、う蝕検知液を使用している歯科医師は手の感覚+視覚的な虫歯の確認をしている丁寧な治療をしています。
ただ、経験上で言うと染まらない虫歯、染まりすぎるような虫歯もあり、あくまでも目安です。
また、う蝕検知液を使うと、本来削らなくていい層まで削ってしまうという考え方もあります。
もう虫歯除去はカオスです(爆)
虫歯治療の1つの例えでは、
裸眼で適当には虫歯の2層目まで削って詰め物をする先生
顕微鏡で検知液を使いガンガン削り6層目付近までしっかり虫歯を除去する先生
患者さん的には後者の先生の方が予後が良さそうに思えますが・・・
深く削れば神経付近まで削ることになるので、深く削った方が後で症状を出しやすく結果神経を取る!
ということも言えます。
つまり逆に虫歯を残した方が神経保存には予後がいいという矛盾!
私も以前は虫歯を残す「シールドレストレーション」否定派でしたが、
今は顕微鏡下の緻密な封鎖ができれば全然あり!だと考え方が変わっています。
自分の子供も同じような虫歯でシールドレストレーションを行っています。
カリオロジーの大野先生との飲み会もいいきっかけになっています。
治療方針の差 と 選択肢の1つであるべき短縮歯列(SDA) - EE DENTAL_Blog
シールドレストレーションとは、
「虫歯菌のエントーム(生き埋め・埋葬)」
ポイントは、覆髄の基本「封鎖を確実に行う」こと
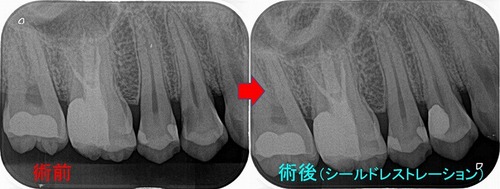
今回のケースも神経付近だけ局部的に虫歯を残し
「シールドレストレーション」で治療を行いました。
神経付近は神経を出さないように顕微鏡下で慎重に削れる所まで削り、
マージン部分(縁)の虫歯は徹底的に虫歯を除去しレジンの封鎖性を追求
文字に起こして簡単に書いていますが、かなり手間のかかる治療で
これを保険治療でと言われても断る先生が大半だと思います。
私も勤務医時代の保険治療ではこのレントゲン見た瞬間に
「神経の治療(根管治療)と銀歯の治療になります」と120%答えていたケースです。
神経の保存など考えもしなかったです。
理由は手間をかける割には覆髄系の治療は不確定要素が多く、予後が悪いと患者さんに下手の烙印を押される治療ですから・・・
相当理解ある患者さんじゃないと。。。
今も神経の保存は積極的に行っていますが、神経の保存を行った後は患者さんには
「持続痛、温水痛(温かいものが凍みる)など出たら処置が間違えという体のサインだから抜髄します」と説明しています。
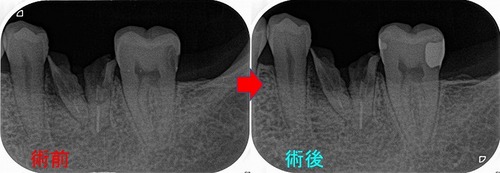
今回治療させてもらった患者さんが、2か月後に他の歯の治療で来院されたので
レントゲンを撮らせてもらいました。
患者さんは一切症状なく、かなり調子がいいとのこと
レントゲンでは神経が弱っているようには見えません。
短期予後なのでこの後、1年後にもう一度レントゲンチェックを行います。
歯科治療は虫歯の治療1つとっても奥が深い!
帰りがけに患者さんに、「年1回でいいから近くの歯科医院で診てもらってね!」と説明すると
患者さんが、「T先生(超有名な先生)の歯科医院でメンテナンス受けているのですが、院長先生に
『この治療痕は海外で治療されましたか!? どこの歯科医院で治療しました!?』」など色々聞かれて・・・
とのことで、私のことを言っても大丈夫か聞かれましたが、
適当に「その辺の歯科医院」と答えればいいですよ(笑)
- Comments (Close): 0
- TrackBack (Close): 0
お知らせ
- 2021年11月17日 09:02
- EEデンタル NEWS
今年の年末は
12月25日~1月3日までお休みを頂きます。
もう1点、歯科医院あるあるですが
毎年12月は12月中に治したいという患者さんが多くなります。
ただ、12月に初診で来て頂いても虫歯1本程度ならいいのですが、
神経の治療などに関しては複数回の治療が必要なことが多く
12月中に完結することはまず難しいです。
お正月に問題が出ないように、12月は来院中の患者さんをなるべくキリのいい所まで治療したいので、
12月の新規所信患者さんの受け入れを制限させて頂きます。
一応12月の新規初診患者さん枠を5名とさせて頂きます。
現時点で2名のご予約を頂いておりますので後3名で、それ以降は来年1月からのご予約とさせて頂きます。
ご理解のほどよろしくお願いいたしますm(_ _ )m
- Comments (Close): 0
- TrackBack (Close): 0
医療被曝大国日本!?
- 2021年11月16日 09:13
- EEデンタル こだわり
EEデンタル基本的にセカンドオピニオンはしておりません。
理由は歯科治療は色々な考え方、先生の得度・技術レベルでベターな方法が変わるのが常であり、
アドバイスをすることで余計に患者さんが混乱するので、
全て初診患者さん扱いで「私ならこう治療する」的な自分の治療法を説明します。
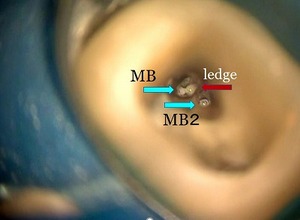
例えば、上顎大臼歯の近心頬側根(MB)に病変が見えた場合
大きく分けると、再根管治療、外科的歯内療法の2つがあります。
再根管治療であれば、まずMB2、イスムスを疑います。
ただし、そこは顕微鏡で確認しないと見えない場所です。
またMB2は髪の毛より細い神経管の場合があり、その場合技術とそこの細かな場所を掃除する道具が必要です。
髪の毛より細い道具を使った根管治療 - EE DENTAL_Blog
逆に言えば、その技術と道具がない先生にとっては外科的歯内療法の方が手間がかからず治せる可能性も高くなります。
つまり、同じ歯でも設備や技術レベルによって治し方が違うので
セカンドオピニオンを受けても特に私の得意分野はあまり意味がありません。
最近多いのが、何件か歯科医院を回られて来院される患者さん
別に何件目にEEデンタルに来られてもいいのですが、たまに言われるのが
「今年に入りすでに2回や3回CT撮っているのでレントゲンは撮りたくないです」
という患者さん
患者さんに言うのは
「最初に小さなレントゲンだけ2枚撮らせてください」
「だいたいそれで推測はできますから」
「小さなレントゲンはCTの被爆に比べ1/100ですから、気にしなくていいですよ」
「逆に言えば、CT1回の撮影は小さなレントゲン100枚撮ったに等しいので不必要には撮りませんから」
と説明します。
今月も同じようなことを2回言いました。
CBCTが保険導入されました。
今の保険点数は全く知らないのでネットで調べると
撮影料 600点
診断料450点
電子画像管理加算120点 合計 1170点(1万1700円)
3割負担の方の場合、 負担金は 3510円、
つまり1回撮るだけで1万円以上の利益が出ます。
個人的には、虫歯の治療、抜髄(初めての神経の治療)でいるか!?と思います。
追記:これは私が神経の治療ばかりしているのでおおよその神経管のパターンを体験しているので要らないと判断しております。
逆に言えば、その歯科医師は何の診断の為に行ったのか!?
ここは患者さんは知りたいですよね。
歯科医院自体、営利組織ですから多少の利益の追求というものは分かりますが・・・
あまり意味のない被爆、それも2件の歯科医院で!?
治療してもらう先生を探すのは患者さんの権利ですから、それは問題ありませんが、
転院することで色々自分も不利益を受けていること自体は知っておいた方がいいでしょうね。
EEデンタルでは、基本的にCTの費用は初診代や根管治療費内に含めています。
ですので、CTを撮ることで医院に利益は出ません。
撮っても、撮らなくても費用が変わらないので、意味のない撮影はしません。
内情を言うと、
7年前に1000万でCT買って、毎年25万の保守管理料支払っているのですが、
このやり方では機械代の回収は不可能。。。
ただ、CTは診断の凄い手助けになるので医院にはあった方がいい!
私がCTを撮る場合は、診断に困る場合やデンタルを見た時に直感的に違和感のある歯、
感染根管など先に隠れた根管やパフォレーション、根尖病変の大きさ形など知っておきたい場合のみに撮影さえてもらっています。
撮れば利益になるのであれば思考を停止して、
必要・不必要考えずに全員に撮れば、700~1000万もする機械代の回収は早くなります。
(まさに保険制度の闇ですね)
繰り返しになりますが、
CTは3Dで見ることが出来るので非常に有効なツールです。
ただし、もれなく大きな被爆をしています。
私が有効だと思うのは、外科的歯内療法やインプラントや親知らず、嚢胞などの外科処置時です。
次に、感染根管治療、痛みの原因が分からない場合
CTを撮る際には先生に「何の為にCTを撮るのか!?」聞いた方がいいですよ。
少なくとも歯内療法(根管治療)の世界では、最初に小さなレントゲン(デンタル)で診断
診断に困ればCTというガイドラインがありますので、最初からCTは撮らない方がいいです。
それと、画期的なCTの登場で根管治療の成功率が上がったか!?と言われれば
これが上がってないんですね~ (汗)
ますますCT撮る意味がボケますね^^;
年間どれだけ意味のないCTが撮られていることやら・・・(>。<)
気になったので書かせてもらいました。
- Comments (Close): 0
- TrackBack (Close): 0
スポーツによる外傷歯 まさか自分が・・・
- 2021年11月12日 09:10
- 院長の趣味の世界
初めに、
今日は少し話ずらいので、すみませんが今日の診療の説明は少なめになります。
話が足りないという患者さんは後日説明の時間を取ります。
実は昨日、波乗り中
この板で遊んでいたら・・・
12:30
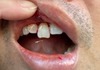
転んでしまった瞬間前歯ガァ~ん!
えっ!?と口を触ると結構な血が。。。
私の前歯が・・・
変な方向に曲がっている。。。
「折れた!」のか?
12:45
口から血を流しながらすぐに車まで戻り板をまず確認
リーフの岩に当てたかのようなダメージ。。。
前歯は、内側にズレ2mmぐらい上に浮いている!?
←グロイので注意
ただ、アドレナリンが出ているのか、不思議とそんなに痛くない。
折れているのか、亜脱臼しているのか!?
唇側から触ると、ピキッと痛い。
心の中で、折れていないでくれ!
亜脱臼であってくれ!!
すぐに私が最も頼りにしている口腔外科医の湯浅先生に連絡
「先生、すみません、外傷の患者さん一人診てもらいたいんですが、
というもの私で、今前歯にサーフボードが辺り前歯がズレてしまっております・・・」
詳細を話
「今から出発するので1時間後ぐらいに病院に着くのですが」
【いいよ、来てください】
ここで、一般の方へ
まず前歯の外傷になってしまった場合。
まず歯が取れたら慌てず、慌てず、折れた歯を探してください。
土など汚れていたら10秒ぐらいで泥だけ流し落としてください。
*水と体の浸透圧が違うので、長い間水道水で洗わないように
後、歯の表面はゴシゴシ擦らないこと。
洗ったら、飲み込まないように口の中に入れ下顎の頬のよりの所に入れてください。
*歯の表面が乾燥すると移植が失敗しやすくなります。
近くにコンビニがあったら、コンビニに駆け込んで「牛乳」を購入し牛乳の中に歯を入れてください。
コンタクトレンズ液でもOKです。
で、できるだけ早く歯科医院に行ってください。
できれば口腔外科と書いてある歯科医院がいいです。
外傷にも色々あり、処置も様々です。
14:00
病院到着
湯浅先生に麻酔をしてもらい、
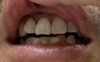
とりあえず元に戻しますと、マレット(トンカチ)で歯を叩き元の位置に整復
歯が揺れる為、スーパーボンドで歯を固定し、咬合調整を行い終了
整復後のレントゲン
このまま歯髄が生き残ってくれるといいのですが・・・
15:30
病院を出ると朝から何も食べていないことに気が付き
付き添いで運転してもらった加藤さんも何も朝から食べていない為
帰り道のラーメン屋に寄る。
初めての食事で柔らかめのものを選んだのですが、ラーメンが前歯噛み千切れない
というか前歯に負担を与えたくない・・・
奥歯でラーメンを噛み千切るという芸を駆使して、なんとか小ラーメンをたいらげる。
殆ど麺は飲み込んでんでいる感じ。
いやいや、まさか自分がというケースでした。
この後2週間後に固定装置を外し、神経が死んでいないか経過観察をしていきます。
皆さんも気を付けてくださいね、私も1週間は波乗り休みます。
今日は通常診療を行いますが、唇など腫れておりしゃべりずらいのであまりしゃべりたくないです。
すみませんm(_ _;)m
- Comments (Close): 0
- TrackBack (Close): 0
第3回 超実習型エンドセミナー 無事終了
- 2021年11月 9日 09:03
- 井野セミナー 案内
参加して頂いた先生お疲れさまでした。
当日早く集まって頂き8時50分スタートと早めにスタートが出来
お昼も定刻通り取ることができました。(エンドでは初めて)
F先生は、一番前の席を確保するために7時に会場に来られたとか。
(私なんかその時間ホテルで寝てました(笑))
事務局の藤崎さんが6時55分に来ていたので、ギリ開錠できたとか。
このハンズオンは実習時間に縛りがあります。
「時間内に出来ることを行う」
時間内に終えるには、エラーを起こすと1発でアウト
正しい手法で正確に行うこと
実習 風景
不思議なもので、午前中の進み方を見ると今回は手の先生が少し遅い先生の回かなと思ったのですが、
午後に入ると皆さん流れを覚えたようで、制限時間5分前に全員が終わるという一番出来る先生の回になるという不思議な出来事が(笑)
後、今回の先生は集中力が凄かった!
大体集中力が切れてくると多少手を抜くものなんですが、最後まで根管を追う
細部まで仕上げようとしていた所は凄かったですね。
事務局の藤崎さんも回を重ねるごとに難易度が上がっていると言っていました。
最後の皆さんの抜髄ケース
(60分の時間制限付きですが、皆さん50分ぐらいで根管充填までしていましたね)
F先生
N先生
S先生
N先生
H先生
M先生
Y先生
S先生
綺麗に出来ていると思います。
抜去歯でこのように出来なければ口腔内で出来ないのまずは抜去歯で練習してください。
セミナーでも口うるさく話したように「上を開ければ根尖方向にファイルは進む」
根管治療(抜髄)の大原則です!
後、アンケートの方もありがとうございました。
満足度も大変満足であったと満場で頂き安心しました。
受講検討している先生の為に何を得られたのか先生方の今日のセミナーの感想を書かせてもらいます。
・「こんな時間制限無理!」と思っていたが、最後のほうは普通に思えたこと
・いつのまにか「穿通している」と思えたこと
・上部の拡大の重要性
・システマチックにステップを学ぶことが出来て非常に良かったです。今後も自院で練習していける内容だったので大変満足です。
・昨年の名古屋でのセミナーで教えて頂けた知識を実習で再確認でき、しっかりとスキルを身に付けることができました。
・穿通するための根管上部の下準備がとても分かりやすかったです。
・特に穿通の仕方がとても勉強になりました。しっかり根管上部を拡大(マイクロオープナーを使用して)更にファイルの先をベンディングしてというのが臨床で生かせる知識だと思いました。
・穿通の前準備(オープナーの使用やプロテーパーのSX使用等)など自分の中で難しいと思っていたことの解決に繋がったので勉強になりました。
・レッジは機械的拡大い最大の失敗でもあり、よくある偶発症でもあります。今回の実習で他のセミナーでは勉強できないその失敗を回避する技術を学び、反復練習をして身に付けることができました。
・GP除去で溶解剤を久しく使っていないので、使用する方法が学べたこと
・今までいろいろな書籍を読んだり、Webセミナーに参加しても具体的にどういうシステムで治療すればいいか迷うばかりだったが、今回のセミナーで悩みが払拭されました。
井野へのメッセージ
・飲みに行きたかったです、とても。いつか飲みに行きましょう!
・外科的歯内療法やMTAの扱い方のセミナー、根管充填、断髄のセミナーを行って欲しい
・CRもエンドも先生の方法は、GPの私にも「出来そう」と思わしてくれる。シンプルなさがとても良いです。
今年で臨床13年目ですが、研修医の頃より先生のやり方(特にエンド)が私の基礎になっております。
・今回のセミナーは今まで参加したエンドセミナーの中で一番勉強になりました。
・2~3年に1回ぐらい講演会やってください。
・大変勉強になりました。お体大切にされてください、また勉強しに参加させて頂きます。
・2~3年前のCRセミナーで根治のセミナー予定はないとおっしゃっていたので、今回のセミナーはとても貴重なものでした。私の医院には卒後5年いないのでDRが多くいますので、井野先生の技術を伝授できるように手技をもう一度整理しようと思います。
すみません、前日急に懇親会を企画してしまった為参加したかった先生にはご迷惑かけました。
4人でしたがかなり盛り上がってしまい、予定より1時間オーバーしてしまいました。
アンケートを読むと、伝えたいことが伝わったようで非常に安心しました。
根管治療って、使用する一般的な道具と流れは大学では教えてくれるのですが、
勘所やどうしたら失敗しないかなどの話は誰も教えてくれません。
また講演会、勉強会では知識の習得はできますが、技術の習得の話は雲をつかむような感じになってしまいます。
個人的には技術の習得というのは自分が「おっ、この先生自分より上手、是非真似てみたい」という先生に聞いた方が得られるものが多いと思います。
技術の習得というのはまず真似ることから始まります。
真似るのであれば、まずその先生に直接手ほどきを受けた方がいい訳です。
セミナーの術式は誰でも出来るように、かなり噛み砕いた内容です。
後、事務局、会場の評価もありがとうございました。
非常に設備がかなり充実していると皆さんに言って頂け、事務局のきめ細やかなメール対応も非常に高評価頂けました。
知立研修センター 中部に唯一の顕微鏡設置研修室です。
ビックリしたのは研修室を使いたいと顕微鏡で歯科治療を行う獣医さんからも問い合わせがあるそうです。
正に「お犬様」(笑)
というか獣医さんが顕微鏡歯科治療をマスターしようとしている中、人の体を治す歯科医師は・・・
技術の探求を諦め、集客と自費のプレゼンに精をだす。。。
もっと技術にこだわるべきだと思うんですよね。
保険治療で何億売り上げても、はたしてその治療で患者さんがハッピーになっているのか!?
かと言って、自分も歯科医業=生業なのでそんなに大志はありませんけどね^^;
またセミナー室を使って実習セミナーを企画したいなどの先生は事務局まで問い合わせてみてください。
研修室のレンタルもしているそうです。
若い先生達のスタディーグループでの活用などいいんじゃないかな!?と思います。
特に東海地方は顕微鏡を使いこなす先生少ないですからね・・・
今年の私のハンズオンセミナーはこれにて終了となります。
参加して頂いた先生方ありがとうございます、少しでも臨床のお役に立てればと思います。
今回のブログを読んで、もしエラーの少ない抜髄の術式を学びたい先生は
5月15日に空き枠が出たそうなので是非是非!
- Comments (Close): 0
- TrackBack (Close): 0
歯内療法専門医のテクニック
- 2021年11月 6日 09:09
- 歯内療法日記
以前の関連ブログ
根管治療で必要とされる細部の治療 - EE DENTAL_Blog
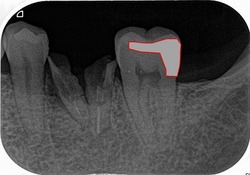
レントゲン
近心頬側根に上顎洞を押し上げるような根尖病変
過去に2回根管治療がしてあり、薄い歯質と長いスクリューピン(ネジ)
このようなケースは顕微鏡下による確認と超音波によるコア除去が有効
術中の確認レントゲン
隔壁を行い、根管治療が可能な環境にして、問題のMB根の治療
結論的に言えば、
メインのMB根には大きなレッジ、イスムスの中からMB2を見つける。
『顕微鏡下でイスムスから隠れた神経管(MB2とMB根尖)を探す』
GP除去後にMB根の先には大きなレッジがあり、このままハンドファイルを回しながら入れるとパフォる!
ファイルをベンディングしてもオリジナルの根管にたどり着かない。
*パフォる:パフォレーションとは歯に人工的な穴を開けてしまうこと(医原性疾患)
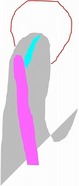
イメージ図
ピンクの部分がGP
水色がオリジナルの根管
既に間違った方向に削っているので修正が必要だが攻めると歯に穴を開ける。
さてさて、ここから同戦略を練るか!?
また、イスムスが黒いのでこの辺りも感染源になっている可能性が高い
CBCTで確認した所石灰化しておりMB2はなさそうに見えますが・・・
こういう場合、私はまずイスムスの処理(MB2)から手を付けます。
実際、MB2は石灰化が著しくハンドファイルは入りません。
ただし#10のデブライダーは引っ掛かる場所がある!
⇒ MB2が出てくるかも!?
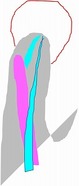
細い水色部分がMB2
イスムスに引っ掛かりがある場合、Ni-Tiで根管上部を1~2mm程度削ります。
(ブログを読んでいる若い先生はマネしない方がいいですよ^^;)
またデブライダーで怪しい場所を突く
Ni-Tiで上部を拡大(根管の軸に意識をしてファイルを入れる方向を決めます。)
その後#08で根尖まで道を見つけ、拡大
イスムス部分を処理すると、見やすくなるので、
その後、MB根のオリジナルも見つけ
これは僅か3mmぐらい幅の世界です。
また石灰化していた部分は0.1mm以下の単位です。
これは拡大視野を確保できる顕微鏡がないと無理です。
また顕微鏡があってもそこを攻める道具が必要です。
何より、大切なのは術者の経験値です。(解剖学的な位置関係から適切な攻め方を考えます)
まぁ、『運』もかなりのファクターを占めますけどね(笑)
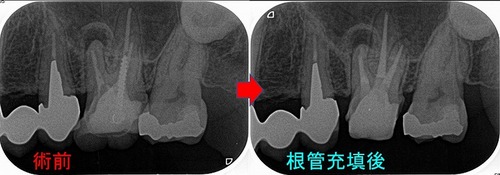
根管充填のレントゲン
フィステルも無くなったことによりMTAで根管充填
術前時処理できていなかった2mmの根の先がきちんと処理できました!
遠方の患者さんだった為、仮歯で半年経過をみてもらい
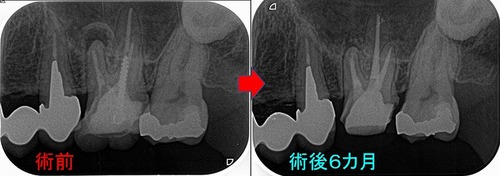
術後6カ月 に来院してもらい話を聞くとあれから症状は一切なくなったとのことで
レントゲン
病変はかなり小さくなってきています( ゝз・)ノ
これだけ、病変が小さくなれば後は待てばどんどん骨は出来るでしょう!
以上たまたま上手く行った1ケースでした。
- Comments (Close): 0
- TrackBack (Close): 0
再根管治療時のガッタパチャーの効率的な除去の仕方
11月7日のハンズオン 参加して頂く先生よろしくお願いします。
動画を作り直したので、また見て来てください。
現在の私のガッタパチャー除去法になります。
比較的、効率的に除去できる方法ではないかな!?と思います。
(昨日動画を上げたのですが、既に12いいねが付いておりビックリ!)
GPは大まかに、上部、中部、下部で除去します。
また一度入れたGPは除去しきれない現実もあります。
当日材料、やり方、ポイントを説明させてもらいます。
今回、緊急事態宣言が出ていないので、11月6日の夜に
19時ぐらいスタートで21時には完全お開きの簡単な懇親会をやろうかと、
昨夜事務局と話し合ったので、また事務局からメールがあると思います。
11月7日は9時スタートになりますので、飲み過ぎないようにお願いしますm(_ _ )m
*ボリューム多過ぎのセミナーなので、全員集まれば9時前スタートします。
- Comments (Close): 0
- TrackBack (Close): 0
サメ怖っ!
- 2021年11月 2日 09:04
- 院長の趣味の世界
先日のニュース
愛知県豊橋市の伊古部海岸で10月15日、サーフィンに訪れた男性がサメに足を噛まれケガをしました。 豊橋市では20日朝、海岸の3カ所に「注意 サメ目撃情報あり!」と書かれた看板を設置しました。 この海岸付近では、2014年6月にもサーファーがサメに噛まれる事故が発生しています。 豊橋市の担当者: 「今、サメがちょっと活発に動いているのかもしれませんので、(サーフィンなどは)自粛していただいた方が、もしかしたら良いのかも知れないと思うんですが、気を付けて遊んでいただければと思います」 市はサーファーなど海岸を利用する人に対し、サメを見かけたら周りの人と声をかけあい、海に入らないようにして欲しいと呼び掛けています。
↑6月に伊古部の浜に打ち上げられていたサメ(×4匹)
伊古部は家から近い場所で、だいたい波チェックは伊古部にまず行くのですが、
先日、2週間ぶりに伊古部に行くとローカルのMさんに
「イノ君久しぶり、そういえばサメ事件聞いた!?」
『宮崎県に行っていてネットニュースでみましたよ』
「あれ、H君(ローカル)だよ」
『えぇ~、ホントですか!』
20分後 H君登場
本人から話を聞くと、
その日は4人が入っておりボラがバンバンジャンプしており、なぶら(小魚の群れ)も凄かったそう。
咬まれたのは朝7~8時の時間帯でかなり波打ち際でガブっと行かれたらしい。
咬まれた場所は雑菌の関係で縫わずに、頻繁に病院に消毒に行っていたとのこと
咬まれて2週間だいぶ良くなったとのことでした。
咬まれた時の写真も見ましたが、凄いエグかったです^^;
*ブログで掲載できないぐらいグロイ
かなり身近な人が咬まれると。。。
リアルに怖いなぁ・・・
と思いながらも、
昨日の朝 伊古部は波が良くなく、そこから車で20分ほど隣の場所にある
ロングビーチに行き1時間半波乗りして、疲れて上がろうとビーチを車まで歩いていると
150M 向こうのピークが騒がしくサーファー10人ぐらいが必死に岸に向かってパドルをしており
『?』
『まさか。。。』
上がってきた一人に話を聞くと、
「サーフボードぐらい(180cm)のサメでした!」とのこと
自分ちょうど良い時間に上がったわ(笑)
(来週末のセミナースライド動画の準備があり朝だけの波乗り予定でした)
この時期は海岸に魚が集まる時期なので、サメも当然その魚を食べる為に来ているんでしょうね。
ただ、絶対咬まれたくないわぁ・・・(>。<)
*気休めにサメが逃げると言われるウミヘビ柄のリーシュ付けています。
因みに、サメは朝まずめ、夕まずめにガブっと来るそうなので朝夕は気を付けてくださいね!
まぁ、患者さんからしたらあなたが気をつけろ!ですけどね(笑)
- Comments (Close): 0
- TrackBack (Close): 0
- 購読
- Powerd By